فتق یا بیرونزدگی دیسک گردن، یکی از شایعترین علل درد گردن است که میتواند به شانهها، بازوها و دستها نیز کشیده شود. این وضعیت زمانی رخ میدهد که بالشتکهای نرم بین مهرههای گردن دچار آسیب شده و به اعصاب مجاور فشار وارد میکنند. درک صحیح این عارضه، علائم آن و گزینههای درمانی موجود، اولین گام برای مدیریت مؤثر درد و بازگشت به فعالیتهای روزمره است. این راهنمای جامع، با تکیه بر جدیدترین شواهد علمی، به بررسی کامل دیسک گردن از علل و علائم گرفته تا روشهای نوین درمانی و راهکارهای پیشگیری میپردازد.
بخش ۱: آشنایی با دیسک گردن و علل بروز آن
برای درک بهتر فتق دیسک، ابتدا باید با ساختار ستون فقرات و نقش حیاتی دیسکها آشنا شویم. این بخش به تشریح آناتومی گردن و فرآیندی که منجر به بیرونزدگی دیسک میشود، میپردازد.
دیسک گردن چیست؟ نگاهی به آناتومی ستون فقرات
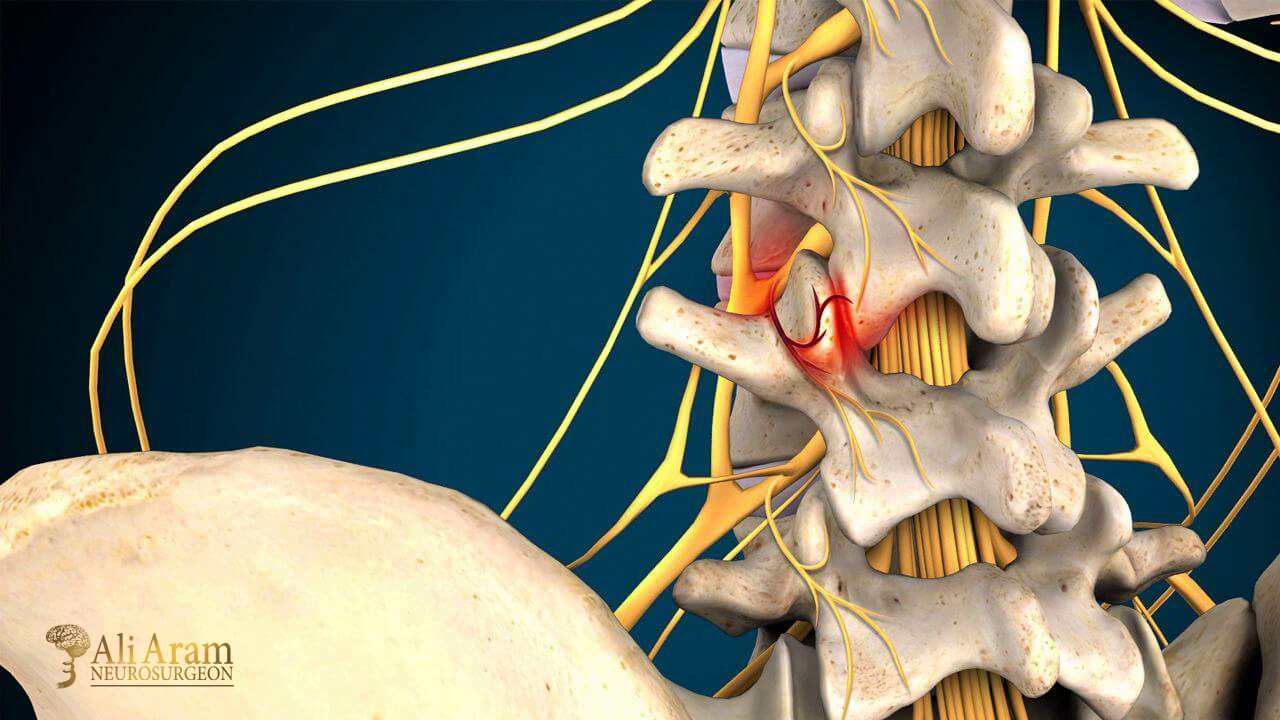
ستون فقرات از مجموعهای از استخوانها به نام مهره تشکیل شده است که روی هم قرار گرفتهاند. بین هر دو مهره، ساختارهای لاستیکی و انعطافپذیری به نام دیسک بینمهرهای وجود دارد که مانند ضربهگیر عمل میکنند.هر دیسک ساختاری شبیه به یک “دونات ژلهای” دارد: یک مرکز نرم و ژلمانند به نام
نوکلئوس پولپوزوس (هسته دیسک) که توسط یک لایه بیرونی محکمتر و فیبری به نام آنولوس فیبروزوس (حلقه دیسک) احاطه شده است.
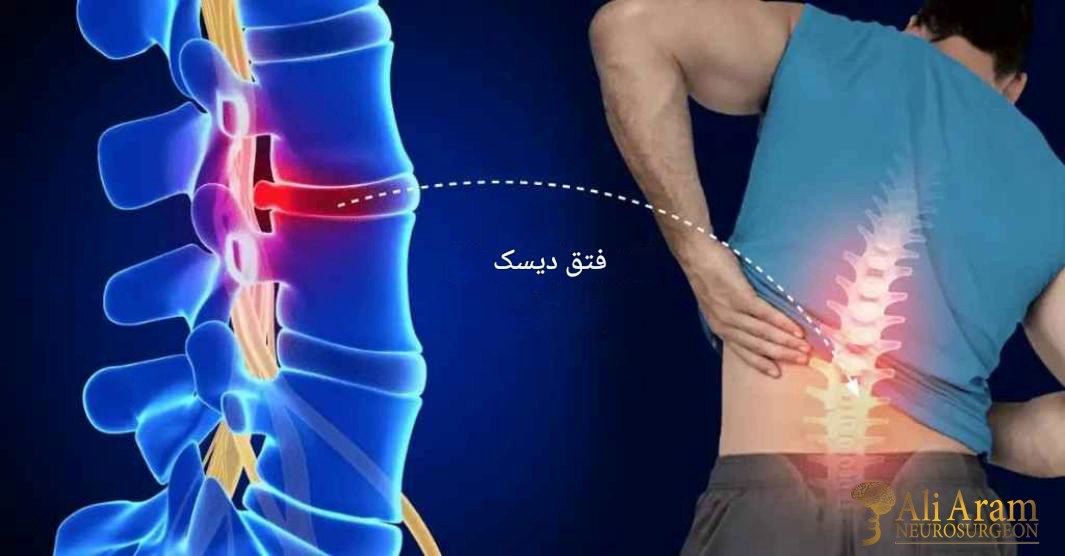
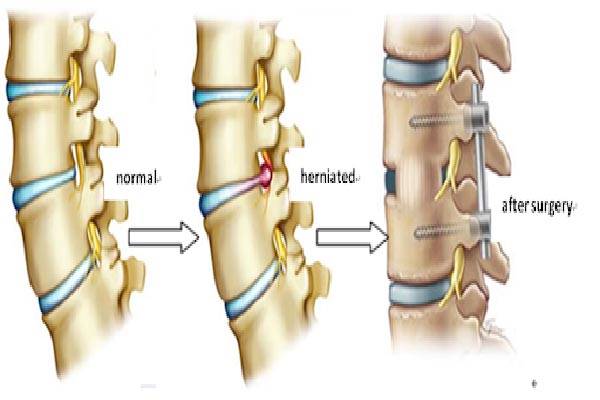
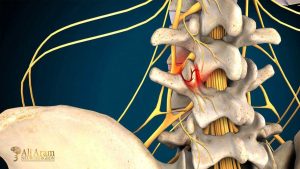
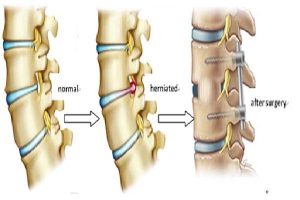
فتق دیسک گردن (که به آن لغزش یا پارگی دیسک نیز گفته میشود) زمانی اتفاق میافتد که بخشی از هسته نرم دیسک از طریق یک شکاف یا پارگی در لایه بیرونی محکم آن به بیرون نشت کند.1 این ماده بیرونزده میتواند به ریشههای عصبی مجاور یا خود نخاع فشار وارد کرده و باعث التهاب و تحریک آنها شود.
نکته بسیار مهم این است که مشکل اصلی، خود بیرونزدگی فیزیکی دیسک نیست، بلکه تأثیر آن بر ساختارهای عصبی اطراف است. بسیاری از افراد ممکن است بدون آنکه بدانند، دچار فتق دیسک باشند و هیچ علامتی را تجربه نکنند. علائم تنها زمانی ظاهر میشوند که این فتق باعث فشار یا التهاب عصب شود. به همین دلیل، تشخیص صرفاً بر اساس گزارش MRI کافی نیست و باید با علائم بالینی بیمار کاملاً مطابقت داشته باشد. درمان نیز بر روی رفع علائم ناشی از فشار بر عصب متمرکز است، نه صرفاً “ترمیم” تصویر مشاهدهشده در MRI.
چرا دچار دیسک گردن میشویم؟ بررسی علل و عوامل خطر
فتق دیسک گردن اغلب یک رویداد ناگهانی نیست، بلکه نتیجه نهایی یک فرآیند طولانیمدت است. درک علل و عوامل خطر، کلید پیشگیری و مدیریت بهتر این عارضه است.
علت اصلی: فرسودگی تدریجی (دژنراسیون)
شایعترین علت فتق دیسک، فرسودگی تدریجی و مرتبط با افزایش سن است که به آن دژنراسیون دیسک میگویند. با بالا رفتن سن، دیسکها محتوای آب خود را از دست میدهند (دهیدراته میشوند)، انعطافپذیریشان کاهش مییابد و حتی با یک فشار یا پیچش جزئی، مستعد پارگی میشوند. این فرآیند ممکن است از سن ۴۰ سالگی آغاز شود.5 این بدان معناست که دیسک احتمالاً قبل از فشار نهایی که منجر به فتق شده، از قبل ضعیف بوده است. این دیدگاه، تمرکز را از “یک حرکت اشتباه” به “سلامت بلندمدت ستون فقرات” تغییر میدهد.
سایر علل
اگرچه کمتر شایع است، اما گاهی یک رویداد آسیبزا مانند زمین خوردن، ضربه به پشت، یا بلند کردن نادرست اجسام سنگین (بهویژه همراه با چرخش) میتواند باعث فتق دیسک شود.
عوامل خطر (Risk Factors)
عواملی که احتمال ابتلا به فتق دیسک را افزایش میدهند عبارتند از:
- سن: این مهمترین عامل خطر است، زیرا فرسودگی بخشی طبیعی از روند پیری است. فتق دیسک بیشتر در افراد ۳۵ تا ۵۵ ساله دیده میشود.
- ژنتیک: برخی افراد به صورت ارثی مستعد ابتلا به دژنراسیون دیسک هستند.
- شغل: مشاغل سخت فیزیکی که شامل بلند کردن، کشیدن، هل دادن و خم شدن مکرر هستند، خطر را افزایش میدهند.
- اضافه وزن: وزن اضافی بدن، فشار مضاعفی بر دیسکها وارد میکند.
- سیگار کشیدن: تصور میشود سیگار با کاهش اکسیژنرسانی به دیسکها، روند تخریب آنها را تسریع میکند.
- سبک زندگی کمتحرک: نشستن طولانیمدت، بهویژه هنگام رانندگی که با لرزش خودرو همراه است، فشار بر ستون فقرات را افزایش میدهد. عدم ورزش منظم نیز یک عامل خطر محسوب میشود.
خبر خوب این است که بسیاری از این عوامل خطر، مانند وزن، سیگار، عادات شغلی و ورزش، قابل اصلاح هستند. این موضوع به بیماران قدرت میدهد تا با ایجاد تغییراتی در سبک زندگی خود، نقش فعالی در حفظ سلامت ستون فقراتشان ایفا کنند.
بخش ۲: علائم و تشخیص
شناسایی علائم و درک فرآیند تشخیص به بیماران کمک میکند تا بدانند چه زمانی باید به پزشک مراجعه کنند و در طول ارزیابی پزشکی چه انتظاراتی داشته باشند. تفکیک علائم شایع از “علائم هشداردهنده” برای حفظ ایمنی بیمار بسیار حیاتی است.
شایعترین علائم دیسک گردن کدامند؟
علائم فتق دیسک گردن به محل دیسک و اینکه آیا به ریشه عصبی فشار میآورد یا خیر، بستگی دارد. الگوی علائم تصادفی نیست و مستقیماً با عصب خاصی که در گردن تحت فشار قرار گرفته، مرتبط است. برای مثال، عصبی که به انگشت شست میرود از سطح متفاوتی در گردن نسبت به عصبی که به انگشت کوچک میرود، منشأ میگیرد. درک این موضوع به بیمار کمک میکند تا شرح حال دقیقتری از وضعیت خود به پزشک ارائه دهد.
علائم شایع عبارتند از:
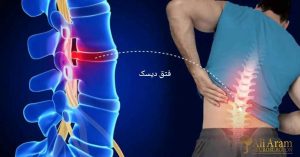
- درد انتشاری (درد رادیکولار): این علامت مشخصه، دردی است که از گردن شروع شده و به شانه، بازو و گاهی تا دستها و انگشتان کشیده میشود. این درد اغلب به صورت تیز یا سوزشی توصیف میشود.
- محل درد: درد اغلب در نزدیکی یا روی استخوان کتف احساس میشود.
- بیحسی و گزگز: بیحسی یا سوزنسوزن شدن در قسمتی از بدن که توسط عصب آسیبدیده عصبدهی میشود، شایع است.
- ضعف عضلانی: عضلاتی که توسط عصب تحت فشار کنترل میشوند، ممکن است ضعیف شوند. این ضعف میتواند بر توانایی فرد در بلند کردن یا نگه داشتن اشیاء تأثیر بگذارد یا باعث ناهماهنگی و دستوپاچلفتی شود.
- عوامل تشدیدکننده: درد ممکن است با حرکات خاص گردن (مانند خم شدن یا چرخاندن)، سرفه یا عطسه تشدید شود.
علائم هشداردهنده: چه زمانی باید فوراً به پزشک مراجعه کرد؟
برخی علائم نشاندهنده یک وضعیت اورژانسی هستند و نیاز به مراجعه فوری به پزشک دارند. تفاوت مهمی بین رادیکولوپاتی (فشار بر ریشه عصب که باعث علائم در بازو میشود) و میلوپاتی (فشار بر خود نخاع که علائم شدیدتر و گستردهتری ایجاد میکند) وجود دارد. علائم هشداردهنده زیر عمدتاً نشانههای میلوپاتی هستند و نباید نادیده گرفته شوند، زیرا تأخیر در درمان میتواند منجر به آسیب دائمی شود.
این علائم هشداردهنده (“Red Flags”) عبارتند از:
- نقص عصبی پیشرونده: بدتر شدن ناگهانی یا تدریجی بیحسی یا ضعف در بازوها، دستها، پاها یا کف پا.
- مشکلات تعادل و هماهنگی: عدم هماهنگی در حرکات، مشکل در راه رفتن، مشکلات تعادلی یا زمین خوردن مکرر.
- از دست دادن مهارتهای حرکتی ظریف: کاهش عملکرد دستها، مانند مشکل در نوشتن یا بستن دکمههای لباس.
- اختلال در عملکرد روده یا مثانه: از دست دادن کنترل مثانه یا روده، بیاختیاری، یا مشکل در ادرار کردن با وجود احساس پری مثانه. این علامت میتواند نشانه
سندرم دم اسبی (Cauda Equina Syndrome) باشد که یک اورژانس جراحی است.
بیحسی ناحیه زینی (Saddle Anesthesia): از دست دادن پیشرونده حس در نواحی که با زین اسب در تماس هستند (داخل رانها، پشت پاها و ناحیه تناسلی و مقعد).
فرآیند تشخیص دقیق: از معاینه بالینی تا تصویربرداری پیشرفته
فرآیند تشخیص یک رویکرد مرحلهای است که از ارزیابیهای کلی شروع شده و در صورت نیاز به سمت بررسیهای تخصصیتر پیش میرود. این فرآیند صرفاً به درخواست MRI خلاصه نمیشود؛ معاینه بالینی فرضیه تشخیصی را شکل میدهد و تصویربرداری برای تأیید آن به کار میرود.
شرح حال پزشکی و معاینه فیزیکی: این اولین و مهمترین گام است. پزشک در مورد علائم، سابقه پزشکی و فعالیتهای شما سؤال میکند. سپس یک معاینه فیزیکی کامل انجام میدهد که شامل بررسی حساسیت گردن، ارزیابی دامنه حرکتی و یک معاینه عصبی دقیق برای بررسی رفلکسها، قدرت عضلانی و حس در نواحی مختلف است. ممکن است از تستهای تحریکی مانند
تست اسپورلینگ برای بازتولید علائم استفاده شود. در بسیاری از موارد، شرح حال و معاینه فیزیکی برای رسیدن به تشخیص کافی است.
تصویربرداری: تصویربرداری تنها در صورتی درخواست میشود که به بیماری دیگری مشکوک باشیم، علائم شدید باشند، یا درمانهای اولیه مؤثر واقع نشوند.
- اشعه ایکس (X-ray): فتق دیسک را نشان نمیدهد اما برای رد کردن سایر مشکلات مانند شکستگی، تومور یا مشکلات همترازی مهرهها مفید است.
- امآرآی (MRI): این روش استاندارد طلایی برای تشخیص فتق دیسک است. MRI با استفاده از امواج رادیویی و میدان مغناطیسی قوی، تصاویر دقیقی از بافتهای نرم (دیسکها، اعصاب و نخاع) ارائه میدهد و محل دقیق فتق و اعصاب درگیر را مشخص میکند.
- سیتی اسکن (CT Scan): تصاویر مقطعی از ستون فقرات ایجاد میکند و میتواند ساختارهای استخوانی را به خوبی نشان دهد.
- میلوگرام (Myelogram): در این روش، یک ماده حاجب به مایع نخاعی تزریق میشود و سپس سیتی اسکن انجام میگیرد تا فشار روی نخاع یا اعصاب به وضوح دیده شود.
تستهای عصبی:
- الکترومیوگرافی (EMG) و مطالعه هدایت عصبی (NCS): این تستها فعالیت الکتریکی عضلات و اعصاب را اندازهگیری میکنند و میتوانند به تعیین دقیق اینکه کدام ریشه عصبی تحت تأثیر قرار گرفته و آسیب دیده است، کمک کنند.
این رویکرد منطقی به پزشک اجازه میدهد تا “بیمار را درمان کند، نه MRI را”. این اصل در مراقبتهای مدرن ستون فقرات بسیار مهم است و به جلوگیری از درمانهای غیرضروری بر اساس یافتههای تصادفی در تصویربرداری کمک میکند.
بخش ۳: راهکارهای درمانی
خوشبختانه، اکثر موارد دیسک گردن با روشهای غیرجراحی بهبود مییابند. رویکرد درمانی معمولاً از گزینههای محافظهکارانه شروع میشود و تنها در صورت عدم پاسخ به این درمانها، جراحی مد نظر قرار میگیرد.
جدول ۱: مقایسه گزینههای درمانی دیسک گردن
| نوع درمان | هدف اصلی | مناسب برای | ملاحظات کلیدی |
| درمانهای خانگی و اصلاح فعالیت | کاهش التهاب اولیه و جلوگیری از تشدید درد | موارد حاد و خفیف | استراحت طولانیمدت توصیه نمیشود. |
| دارودرمانی | کنترل درد و التهاب | درد خفیف تا متوسط | عوارض جانبی احتمالی؛ نیاز به تجویز پزشک. |
| فیزیوتراپی | تقویت عضلات، بهبود دامنه حرکتی، اصلاح وضعیت بدنی | اکثر بیماران، به ویژه برای بهبودی بلندمدت | نیازمند تعهد و مشارکت فعال بیمار است. |
| تزریق اپیدورال | تسکین سریع و قدرتمند درد و التهاب | درد شدید و انتشاری که به درمانهای دیگر پاسخ نداده | تسکین معمولاً موقتی است؛ خطرات نادر اما جدی وجود دارد. |
| جراحی | برداشتن فشار از روی عصب یا نخاع | موارد شدید، نقص عصبی پیشرونده، عدم پاسخ به درمانهای دیگر | تهاجمیتر، نیازمند دوره نقاهت، ریسکهای مرتبط با جراحی. |
درمانهای غیرجراحی: اولین و مؤثرترین گام
پیام اصلی در این بخش، خوشبینی و صبوری است. سیر طبیعی این بیماری در اکثر موارد مطلوب است و هدف از درمانهای غیرجراحی، مدیریت علائم و فراهم کردن شرایطی برای بهبودی طبیعی بدن است. اکثریت قریب به اتفاق بیماران (۷۵ تا ۹۰ درصد) با درمانهای محافظهکارانه بهبود مییابند و نیازی به جراحی پیدا نمیکنند. علائم اغلب در عرض چند روز تا چند هفته برطرف میشوند.
مدیریت اولیه: استراحت، اصلاح فعالیت، و درمانهای خانگی
- اصلاح فعالیت: از انجام حرکاتی که باعث تشدید درد میشوند، خودداری کنید.
- استراحت محدود: از استراحت مطلق و طولانیمدت در رختخواب بپرهیزید، زیرا میتواند منجر به سفتی مفاصل و ضعف عضلات شود.استراحتهای کوتاه (مثلاً ۳۰ دقیقهای) در یک وضعیت راحت و سپس پیادهروی کوتاه، رویکرد بهتری است.
- سرما و گرما درمانی: در ابتدا، استفاده از کمپرس سرد میتواند به کاهش درد و تورم کمک کند. پس از چند روز، میتوان از گرمای ملایم برای ایجاد راحتی و تسکین درد استفاده کرد.
- وضعیت بدنی (پوسچر): حفظ وضعیت بدنی مناسب هنگام نشستن، ایستادن و راه رفتن اهمیت دارد. از صندلیهای سفت استفاده کنید و به طور منظم از جای خود بلند شوید.
دارودرمانی برای کنترل درد و التهاب
- داروهای بدون نسخه (OTC): داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن و ناپروکسن میتوانند به کاهش درد و التهاب کمک کنند.
- داروهای تجویزی: در صورت نیاز، پزشک ممکن است داروهای قویتری مانند شلکنندههای عضلانی، داروهای ضدتشنج (برای کنترل درد عصبی) یا داروهای ضدافسردگی (برای تغییر سیگنالهای درد در مغز) تجویز کند.
فیزیوتراپی: نقشی کلیدی در بهبودی پایدار
فیزیوتراپی یکی از ارکان اصلی درمان غیرجراحی است و اهداف آن شامل کاهش درد، بهبود وضعیت بدنی، بازگرداندن دامنه حرکتی و انعطافپذیری، و تقویت عضلات حمایتکننده گردن و شانه است. یک برنامه فیزیوتراپی جامع معمولاً شامل موارد زیر است:
- مدیریت درد: استفاده از روشهایی مانند یخ، گرما و آموزش وضعیتهای صحیح برای کاهش درد.
- درمانهای دستی (Manual Therapy): تکنیکهای دستی مانند کشش دستی گردن (ترکشن) برای کاهش فشار از روی اعصاب و ماساژ بافت نرم برای شل کردن عضلات منقبض.
- تمرینات درمانی: یک برنامه تمرینی اختصاصی شامل تمرینات دامنه حرکتی ملایم، حرکات کششی و تمرینات تقویتی برای عضلات عمقی گردن و عضلات مرکزی بدن طراحی میشود. یکی از نشانههای مثبت در طول تمرینات، پدیدهای به نام “متمرکز شدن درد” (Centralization) است که در آن درد از بازو به سمت گردن عقبنشینی میکند.
تزریق استروئید اپیدورال: تسکین هدفمند و موقت درد
این روش یک گزینه درمانی مداخلهای است که میتواند به تسکین درد شدید کمک کند.
- مکانیسم عمل: در این روش، یک داروی ضدالتهابی قوی (کورتیکواستروئید) مانند دگزامتازون یا متیل پردنیزولون، مستقیماً به فضای اپیدورال در اطراف ریشه عصبی ملتهب تزریق میشود.
- روند انجام: این تزریق تحت هدایت اشعه ایکس (فلوروسکوپی) انجام میشود تا از قرارگیری دقیق سوزن و ایمنی بیمار اطمینان حاصل شود. این فرآیند معمولاً ۱۵ تا ۳۰ دقیقه طول میکشد و با بیحسی موضعی انجام میشود.24
- اثربخشی: تزریق اپیدورال میتواند تسکین موقت (از چند هفته تا چند ماه) یا گاهی طولانیمدت ایجاد کند. هدف اصلی از این تزریق، شکستن چرخه درد و التهاب شدید است تا بیمار بتواند به طور مؤثرتری در برنامه فیزیوتراپی خود شرکت کند.
- خطرات و عوارض جانبی: خطرات جدی نادر هستند اما میتوانند شامل خونریزی، عفونت، آسیب عصبی و سردرد ناشی از سوراخ شدن پرده دورا باشند. عوارض جانبی شایعتر و موقتی شامل افزایش جزئی درد در محل تزریق، گرگرفتگی صورت و بیخوابی است.
مسیر درمان غیرجراحی یک فرآیند پویا و ترکیبی است. استراحت اولیه و داروها درد حاد را کنترل میکنند تا فیزیوتراپی ممکن شود. تزریق اپیدورال نیز میتواند به عنوان یک “تقویتکننده” عمل کرده و به یک برنامه فیزیوتراپی که به دلیل درد شدید متوقف شده، جان دوبارهای ببخشد.
درمان کایروپراکتیک: بررسی شواهد، مزایا و خطرات
درمان کایروپراکتیک شامل دستکاری ستون فقرات برای بازگرداندن همترازی صحیح آن است.شواهد در مورد اثربخشی آن برای فتق دیسک گردن متناقض است.
- شواهد: برخی مطالعات نشان میدهند که این روش میتواند به تسکین موقت درد کمک کند. با این حال، منابع دیگر بیان میکنند که شواهد محدودی برای اثبات اینکه کایروپراکتیک مشکل اصلی دیسک را برطرف میکند، وجود دارد و علائم ممکن است دوباره بازگردند. یک مطالعه نشان داد که ترکیب کایروپراکتیک با فیزیوتراپی مؤثر بود اما برتری آماری قابل توجهی نسبت به فیزیوتراپی به تنهایی نداشت.
- خطرات: دستکاری ستون فقرات، بهویژه در ناحیه گردن، بدون خطر نیست. عوارض احتمالی شامل بدتر شدن فتق، افزایش درد و در موارد بسیار نادر، آسیب به شریان مهرهای (Vertebral Artery Dissection) است که میتواند منجر به سکته مغزی شود.
جراحی دیسک گردن: گزینهها و ملاحظات
جراحی تنها برای درصد کمی از بیماران که به درمانهای محافظهکارانه پاسخ نمیدهند یا علائم عصبی شدیدی دارند، در نظر گرفته میشود.
چه زمانی جراحی بهترین گزینه است؟
جراحی در شرایط زیر توصیه میشود:
- عدم موفقیت درمانهای غیرجراحی پس از یک دوره زمانی قابل توجه (مثلاً ۶ هفته تا چند ماه).
- درد شدید و غیرقابل کنترل.
- علائم عصبی پیشرونده یا شدید (ضعف، بیحسی) که فعالیتهای روزانه را مختل میکند.
- وجود علائم فشار بر نخاع (میلوپاتی).
- از دست دادن کنترل مثانه یا روده (که ممکن است نیاز به جراحی اورژانسی داشته باشد).
مروری بر روشهای جراحی
انتخاب روش جراحی به عوامل مختلفی از جمله شدت بیماری، سن و سطح فعالیت بیمار بستگی دارد.
- دیسککتومی قدامی گردن و فیوژن (ACDF): این روش “استاندارد طلایی” محسوب میشود. جراح از طریق یک برش در جلوی گردن، دیسک آسیبدیده را خارج کرده و سپس مهرههای بالا و پایین را با استفاده از یک قطعه استخوان (گرافت) و پلاک و پیچ به هم متصل (فیوز) میکند. این کار از فشار مجدد بر عصب جلوگیری میکند.
- دیسککتومی / میکرودیسککتومی: در این روش، تنها بخش بیرونزده دیسک که بر عصب فشار میآورد، برداشته میشود.
- لامینکتومی / لامینکتومی: بخشی از استخوان مهره به نام لامینا برداشته میشود تا فضای بیشتری برای نخاع و اعصاب ایجاد شود.
- جایگزینی دیسک مصنوعی گردن (CDR): در این روش نوین، دیسک آسیبدیده با یک دیسک مصنوعی جایگزین میشود. هدف از این کار، حفظ حرکت طبیعی در آن بخش از گردن است و به عنوان جایگزینی برای فیوژن در بیماران منتخب (معمولاً جوانتر و فعالتر و بدون آرتروز شدید) در نظر گرفته میشود.
تصمیمگیری بین فیوژن و جایگزینی دیسک مصنوعی یک انتخاب مهم است. فیوژن ثبات ایجاد میکند اما حرکت را در آن سطح از بین میبرد، در حالی که دیسک مصنوعی با هدف حفظ حرکت طراحی شده است. این موضوع باید در یک گفتگوی آگاهانه بین بیمار و جراح و بر اساس اهداف و شرایط خاص بیمار مورد بحث قرار گیرد.
بخش ۴: توانبخشی و پیشگیری
پس از کنترل علائم حاد، تمرکز بر توانبخشی و پیشگیری از آسیب مجدد قرار میگیرد. این بخش به بیماران کمک میکند تا با اتخاذ رویکردهای فعال، کنترل سلامت ستون فقرات خود را در بلندمدت به دست گیرند.
ورزشهای ایمن و مؤثر برای تقویت و افزایش انعطافپذیری گردن
هشدار مهم: قبل از شروع هرگونه برنامه ورزشی، حتماً با پزشک یا فیزیوتراپیست خود مشورت کنید. اگر هر یک از این تمرینات باعث افزایش درد در بازوی شما شد، فوراً آن را متوقف کنید.
این تمرینات باید به صورت یک فرآیند مرحلهای انجام شوند: ابتدا حرکات ملایم برای کنترل درد، سپس حرکات کششی برای افزایش انعطافپذیری و در نهایت تمرینات تقویتی برای ثبات بلندمدت.
حرکات ملایم اولیه برای تسکین درد
- عقب کشیدن گردن (Chin Tuck):
- بنشینید یا به پشت دراز بکشید. به آرامی چانه خود را به سمت داخل بکشید، طوری که انگار غبغب ایجاد میکنید. سر خود را خم نکنید.
- این وضعیت را برای ۵ تا ۱۰ ثانیه نگه دارید و سپس رها کنید. ۱۵ بار تکرار کنید.
- اکستنشن گردن (در حالت خوابیده):
- به شکم روی تخت یا یک سطح صاف دراز بکشید، طوری که سر شما از لبه تخت آویزان باشد.
- به آرامی سر خود را بر خلاف جاذبه به سمت بالا بیاورید.
- ۵ تا ۱۰ ثانیه نگه دارید و ۱۵ تا ۲۰ بار تکرار کنید.
تمرینات کششی
- خم کردن جانبی (گوش به سمت شانه):
- صاف بنشینید و شانههای خود را شل کنید. به آرامی سر خود را به یک سمت خم کنید، انگار میخواهید گوش خود را به شانه برسانید.
- این کشش را برای ۳۰ ثانیه نگه دارید و در طول روز ۳ تا ۵ بار تکرار کنید.
- چرخش گردن:
- صاف بنشینید. به آرامی سر خود را به یک سمت بچرخانید تا جایی که کشش ملایمی احساس کنید.
- ۳۰ ثانیه نگه دارید و سپس به سمت دیگر بچرخانید. این حرکت را ۳ تا ۵ بار در روز تکرار کنید.
تمرینات تقویتی
- نگه داشتن ایزومتریک:
- صاف بنشینید. کف دست خود را روی پیشانی قرار دهید.
- سر خود را به سمت جلو فشار دهید، در حالی که با دست خود مقاومت میکنید و اجازه حرکت به سر نمیدهید.
- این انقباض را برای ۵ تا ۱۵ ثانیه نگه دارید. همین کار را برای پشت سر و دو طرف سر نیز تکرار کنید. ۱۵ بار برای هر جهت انجام دهید.
- عقب کشیدن شانهها (فشردن کتفها):
- بنشینید یا بایستید. شانههای خود را به سمت عقب و پایین بکشید و کتفهای خود را به هم نزدیک کنید.
- چند ثانیه نگه دارید و سپس رها کنید. این تمرین به بهبود وضعیت بدنی و کاهش فشار از روی گردن کمک میکند.
پیشگیری از آسیب مجدد: اصول ارگونومی و اصلاح سبک زندگی
زندگی مدرن، با نشستنهای طولانی، استفاده مداوم از تلفنهای هوشمند و وضعیت بدنی نامناسب، ذاتاً برای سلامت ستون فقرات مضر است. بنابراین، پیشگیری یک عمل فعال و مداوم برای مقابله با این نیروهای مخرب است.
ارگونومی محیط کار
موقعیت مانیتور: بالای صفحه نمایش باید همسطح یا کمی پایینتر از چشمان شما باشد تا از نگاه کردن به پایین جلوگیری شود.
صندلی: صندلی باید از قوس طبیعی کمر حمایت کند. کف پاها باید صاف روی زمین و رانها موازی با زمین باشند.
میز کار: ارتفاع میز باید به گونهای باشد که هنگام تایپ کردن، ساعدهای شما موازی با زمین باشند.
میزهای ایستاده: استفاده از میز ایستاده یا تبدیلکننده میز به شما امکان میدهد تا هر ۳۰ تا ۶۰ دقیقه وضعیت خود را تغییر دهید.
پیشگیری از “گردن پیامکی” (Tech Neck)
تلفن همراه و سایر دستگاهها را در سطح چشم نگه دارید.
به طور منظم استراحت کنید و از نگاه کردن طولانیمدت به پایین بپرهیزید.
وضعیت بدنی (پوسچر)
سر خود را در راستای مرکز بدن و بالای شانهها نگه دارید. به ازای هر ۲.۵ سانتیمتر که سر به جلو حرکت میکند، حدود ۴.۵ کیلوگرم فشار اضافی به عضلات گردن وارد میشود.
عادات خواب
وضعیت خواب: خوابیدن به پشت بهترین حالت برای گردن است. خوابیدن روی شکم بدترین حالت است، زیرا گردن را در وضعیت چرخیده قرار میدهد.
بالش: از بالشی استفاده کنید که قوس طبیعی گردن را حمایت کند (نه خیلی بلند و نه خیلی کوتاه). بالشهای مموری فوم میتوانند گزینه خوبی باشند. بالش خود را هر ۱ تا ۲ سال تعویض کنید.
اصلاح سبک زندگی
بلند کردن صحیح اجسام: از زانوها خم شوید، نه از کمر. کمر خود را صاف نگه دارید.
نوشیدن آب کافی: دیسکها عمدتاً از آب تشکیل شدهاند. هیدراته ماندن برای سلامت آنها حیاتی است.
حفظ وزن سالم و ورزش منظم: وزن مناسب فشار بر ستون فقرات را کاهش میدهد و ورزش عضلات حمایتکننده را تقویت میکند.
ترک سیگار: سیگار کشیدن به دیسکها آسیب میرساند و روند بهبودی را کند میکند.
نتیجهگیری
فتق دیسک گردن یک بیماری شایع است که در اکثر موارد با درمانهای محافظهکارانه و غیرجراحی به خوبی مدیریت میشود. کلید موفقیت در درمان، تشخیص دقیق، صبر و مشارکت فعال بیمار در فرآیند بهبودی است. با درک علائم، پیروی از یک برنامه درمانی جامع که شامل اصلاح فعالیت، فیزیوتراپی و در صورت لزوم، مداخلات پزشکی است، و همچنین اتخاذ یک سبک زندگی سالم و ارگونومیک، میتوان درد را کنترل کرده، عملکرد را بهبود بخشید و از آسیبهای آینده پیشگیری نمود. به یاد داشته باشید که هر بیمار منحصر به فرد است و بهترین مسیر درمانی باید با مشورت یک متخصص ستون فقرات تعیین شود.