آرتروز یکی از بیماریهای شایع مفصلی است که بهویژه در ناحیه کمر و ستون فقرات میتواند باعث بروز مشکلات جدی و محدودیتهای حرکتی شود. این بیماری به تدریج و به صورت مزمن پیشرفت میکند و معمولاً در سنین میانسالی و کهنسالی بیشتر دیده میشود.
تعریف آرتروز
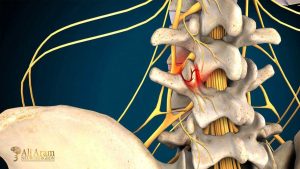
آرتروز که به آن استئوآرتریت (Osteoarthritis) نیز گفته میشود، یک بیماری تخریبی و مزمن مفاصل است که در آن غضروف محافظ بین مفاصل به تدریج تحلیل رفته و از بین میرود. غضروف یک بافت نرم و لغزنده است که نقش ضربهگیر و کاهشدهنده اصطکاک بین استخوانها را در مفاصل ایفا میکند. وقتی این غضروف آسیب میبیند یا از بین میرود، استخوانها مستقیماً با یکدیگر تماس پیدا میکنند که این موضوع باعث درد، التهاب و کاهش حرکت مفصل میشود.
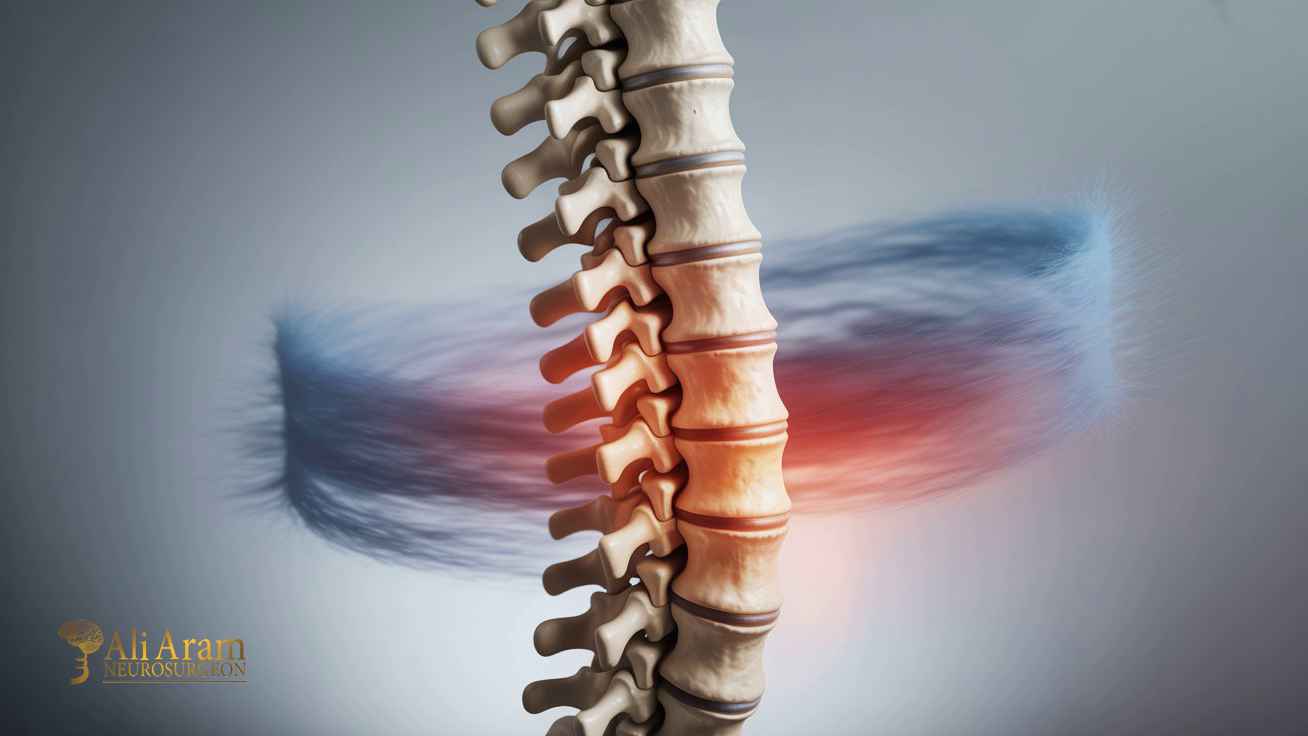
در آرتروز ستون فقرات، این فرایند تخریبی عمدتاً در دیسکهای بین مهرهای و مفاصل فاست (Facet joints) اتفاق میافتد. دیسکهای بین مهرهای، مانند بالشتکهایی بین استخوانهای ستون فقرات عمل میکنند و به جذب ضربه کمک میکنند، اما وقتی این دیسکها تخریب میشوند، فشار بیشتری روی مفاصل فاست وارد میشود و آرتروز آغاز میشود.
آرتروز کمر میتواند منجر به سفتی، درد مزمن و کاهش انعطافپذیری در ناحیه کمر شود. این بیماری معمولاً بهصورت پیشرونده است و علائم آن با گذشت زمان شدت مییابد. علاوه بر درد، ممکن است علائم دیگری مانند خشکی مفصل، تورم خفیف و کاهش دامنه حرکتی نیز دیده شود.
تفاوت آرتروز با دیگر بیماریهای کمر
بسیاری از افراد درد کمر را تجربه میکنند و ممکن است آن را با آرتروز اشتباه بگیرند، در حالی که بیماریهای متعددی میتوانند موجب درد در ناحیه کمر شوند که از نظر ماهیت، علت و درمان متفاوتاند. در این بخش به مهمترین تفاوتهای آرتروز با دیگر بیماریهای رایج کمر اشاره میکنیم:
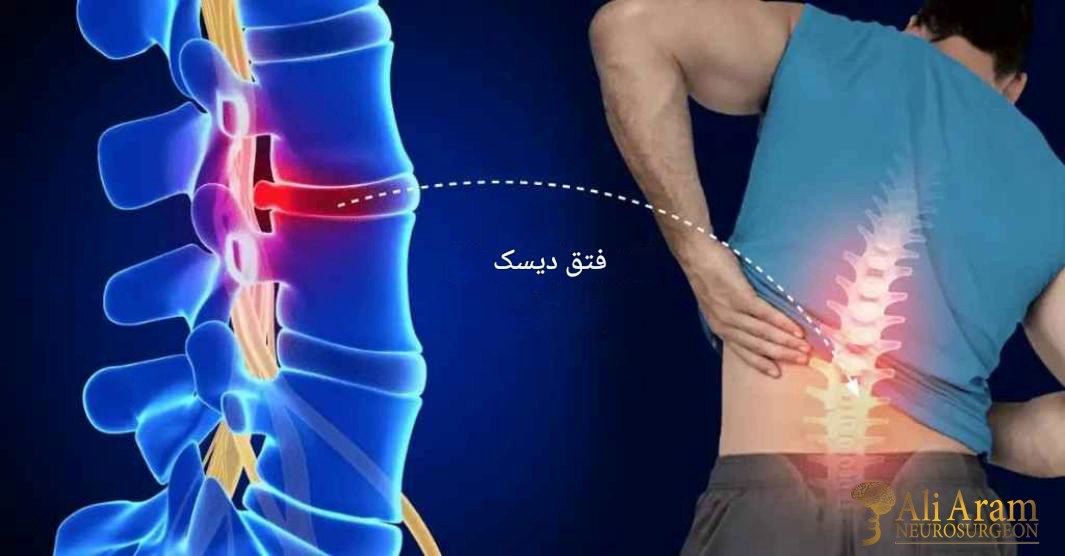
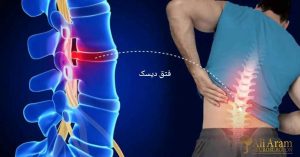
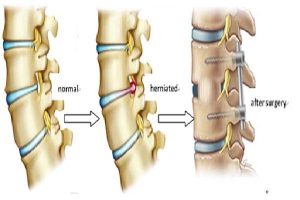
- فتق دیسک (هرنیاسیون دیسک):
در فتق دیسک، بخشی از ماده ژلاتینی داخلی دیسک بین مهرهها بیرون میزند و ممکن است به عصبهای مجاور فشار وارد کند. این مشکل معمولاً باعث درد شدید، بیحسی و ضعف عضلانی میشود که میتواند به پاها نیز منتشر شود. برخلاف آرتروز که تدریجی و بیشتر با تحلیل غضروف همراه است، فتق دیسک معمولاً ناگهانی اتفاق میافتد و علائم عصبی برجستهتری دارد. - رادیکولوپاتی:
فشار بر ریشههای عصبی که از نخاع خارج میشوند میتواند موجب دردهای تیرکشنده، ضعف و بیحسی در اندامها شود. این مشکل معمولاً به علت فتق دیسک، تنگی کانال نخاعی یا آرتروز شدید ایجاد میشود، اما علائم عصبی آن با آرتروز ساده که عمدتاً محدود به درد و خشکی است، متفاوت است. - تنگی کانال نخاعی (Spinal Stenosis):
در این بیماری، کانال نخاعی باریک میشود و فشار بر نخاع و عصبها افزایش مییابد. آرتروز ستون فقرات میتواند یکی از دلایل ایجاد تنگی کانال باشد، اما تنگی کانال بیشتر با علائمی مثل ضعف، بیحسی و درد منتشر شونده شناخته میشود. - دردهای عضلانی و اسپاسمها:
دردهای ناشی از گرفتگی یا اسپاسم عضلات کمر معمولاً گذرا و ناشی از فعالیتهای سنگین، استرس یا حالت بد بدن هستند. این دردها با استراحت و اصلاح وضعیت بهبود مییابند و با تخریب مفصل مثل آرتروز تفاوت دارند. - دیسک دژنراتیو:
این بیماری در واقع بخشی از فرآیند آرتروز است که به تحلیل دیسکهای بین مهرهای مرتبط میشود. اگرچه هر دو میتوانند همراه باشند، اما دیسک دژنراتیو به تنهایی به معنای وجود آرتروز در مفاصل فاست نیست.
آرتروز کمر یک بیماری مزمن و پیشرونده است که بر اثر تحلیل غضروفها و تغییرات تخریبی در مفاصل ستون فقرات ایجاد میشود. این بیماری عمدتاً در سنین میانسالی به بعد شایع است و باعث درد و محدودیت حرکت میشود. تفاوت اصلی آرتروز با دیگر مشکلات کمر در ماهیت تخریبی مزمن آن است که به تدریج غضروف مفاصل را از بین میبرد، در حالی که بیماریهایی مثل فتق دیسک یا اسپاسم عضلانی علل و علائم متفاوتی دارند. شناخت درست این تفاوتها به تشخیص دقیق و درمان مناسب کمک میکند.
علائم شایع آرتروز ستون فقرات
آرتروز ستون فقرات به دلیل تخریب تدریجی غضروفها و تغییرات ساختاری در مفاصل بین مهرهای و دیسکهای بین مهرهای، باعث بروز مجموعهای از علائم میشود که بسته به شدت بیماری و مرحله آن متفاوت است. شناخت این علائم برای تشخیص به موقع و درمان مناسب بسیار مهم است. در این بخش، علائم شایع آرتروز ستون فقرات را به صورت تفکیکشده و دقیق بررسی میکنیم.
درد و خشکی کمر:
درد و خشکی کمر از مهمترین علائم آرتروز ستون فقرات هستند که معمولاً به صورت تدریجی آغاز میشوند و با پیشرفت بیماری شدت میگیرند. این درد اغلب به شکل تیرکشیدن، سنگینی یا سفتی در ناحیه کمر احساس میشود و معمولاً صبحها یا بعد از مدت طولانی بیحرکتی، مانند نشستن یا دراز کشیدن، بیشتر است. خشکی مفاصل باعث کاهش انعطافپذیری ستون فقرات شده و حرکت را محدود میکند، اما با فعالیت روزانه درد و خشکی کمی کاهش مییابد. این حالتها ممکن است چندین دقیقه تا نیم ساعت طول بکشند و باعث ناراحتی قابل توجهی در انجام کارهای روزمره شوند.
محدودیت حرکتی:
یکی از پیامدهای مهم آرتروز ستون فقرات، کاهش دامنه حرکتی و محدود شدن انعطافپذیری کمر است که باعث میشود انجام حرکات طبیعی مثل خم شدن، چرخش یا بلند شدن با درد و دشواری همراه شود. این محدودیت حرکتی به علت التهاب مزمن مفاصل و تشکیل زائدههای استخوانی رخ میدهد که باعث سفتی و سختی در مفاصل ستون فقرات میشود. درد هنگام حرکت نیز بیماران را از فعالیت باز میدارد و به مرور باعث کاهش توانایی انجام فعالیتهای روزمره مانند پوشیدن لباس، بلند کردن اشیاء یا حتی راه رفتن میشود. این وضعیت کیفیت زندگی فرد را به شکل چشمگیری کاهش میدهد.
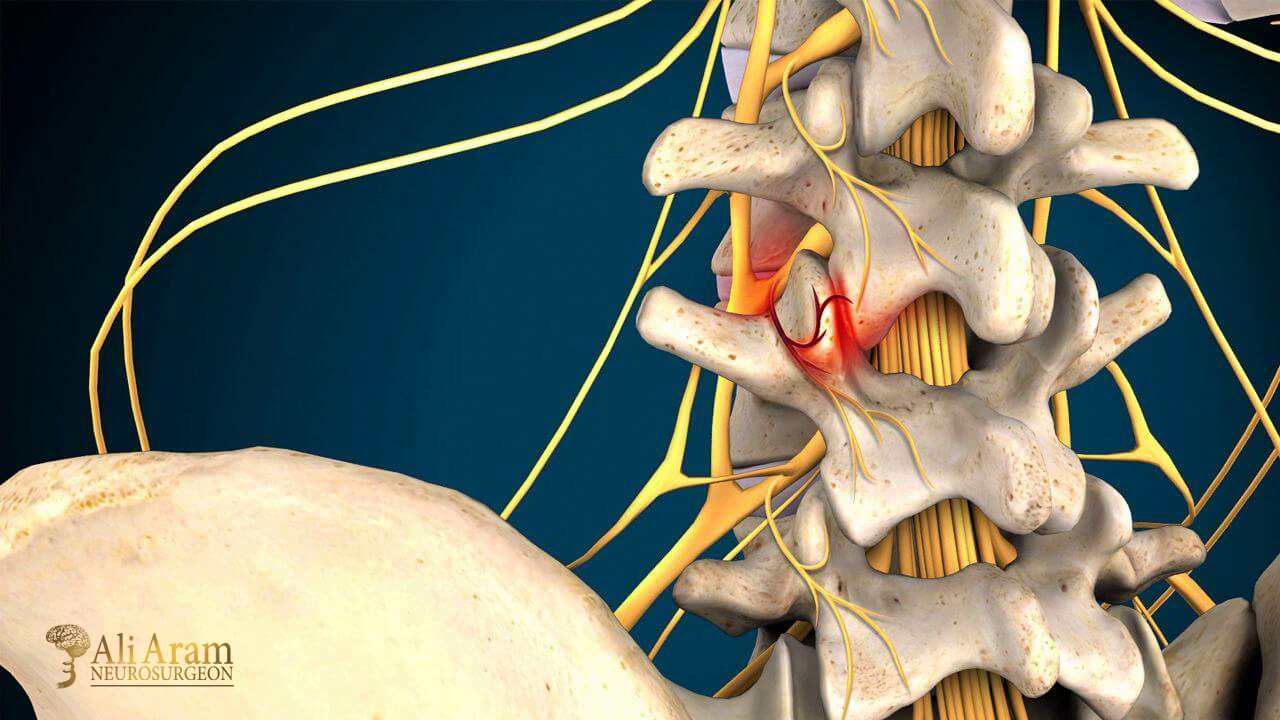
بیحسی و گزگز:
در مراحل پیشرفته آرتروز ستون فقرات، تحلیل غضروف و ایجاد زائدههای استخوانی ممکن است باعث فشار بر ریشههای عصبی یا نخاع شود که منجر به بروز علائم عصبی مانند بیحسی، گزگز و ضعف عضلانی میگردد. این فشار عصبی معمولاً در پاها احساس میشود و میتواند درد تیرکشندهای را ایجاد کند که تا اندامهای تحتانی منتشر شود. این حالتها علاوه بر درد، مشکلات حسی و حرکتی ایجاد میکنند و ممکن است زندگی روزمره فرد را مختل کنند. تشخیص به موقع این علائم حیاتی است تا از آسیبهای عصبی دائمی جلوگیری شود.
علائم در مراحل پیشرفته:
با پیشرفت آرتروز ستون فقرات، علائم بیماری شدت یافته و علاوه بر درد مزمن شدید، مشکلات حرکتی و عصبی جدیتری ایجاد میشود. در این مرحله، ممکن است بیماران توانایی انجام حرکات ساده را از دست بدهند و به کمک در راه رفتن یا فعالیتهای روزمره نیاز پیدا کنند. فشار زیاد روی عصبها میتواند باعث ضعف عضلانی پیشرونده، اختلال در کنترل مثانه و روده و حتی فلج شود. همچنین، تغییر شکلهای غیرطبیعی ستون فقرات مانند قوز در برخی بیماران ظاهر میشود که باعث بدشکلی و افزایش درد میگردد و کیفیت زندگی را به شدت کاهش میدهد.
روشهای تشخیص آرتروز کمر
تشخیص دقیق آرتروز کمر و ستون فقرات، گام اساسی و حیاتی در روند درمان این بیماری است. از آنجا که علائم آرتروز گاهی با دیگر مشکلات کمر مانند دیسک کمر، التهاب مفاصل یا مشکلات عصبی مشترک است، تشخیص صحیح و تفکیک این بیماری از سایر اختلالات اهمیت زیادی دارد. پزشکان معمولاً برای تشخیص آرتروز کمر از ترکیبی از روشهای بالینی و تصویربرداری استفاده میکنند تا بتوانند شدت، محل دقیق آسیب و نوع تغییرات استخوانی و مفصلی را بهدرستی ارزیابی کنند. در ادامه، سه بخش اصلی تشخیص آرتروز کمر را به تفصیل شرح میدهیم.
معاینه فیزیکی:
معاینه فیزیکی اولین و مهمترین مرحله در تشخیص آرتروز کمر است. در این مرحله، پزشک سابقه پزشکی بیمار را بررسی کرده و سپس با مشاهده و لمس ستون فقرات، به دنبال علائم التهاب، تورم، حساسیت و محدودیت حرکتی میگردد. ارزیابی دامنه حرکت ستون فقرات، بررسی وجود خشکی یا سفتی و همچنین ارزیابی توان عضلانی و رفلکسهای عصبی انجام میشود. این معاینه به پزشک کمک میکند تا محل دقیق درد و نواحی آسیبدیده را شناسایی کند و شدت بیماری را تخمین بزند. همچنین، معاینه فیزیکی در تعیین احتمال وجود فشار روی اعصاب یا ریشههای عصبی نیز بسیار مهم است.
تصویربرداری (رادیوگرافی، MRI، CT اسکن):
برای تأیید تشخیص و بررسی تغییرات ساختاری ستون فقرات، پزشکان از روشهای تصویربرداری استفاده میکنند. رادیوگرافی ساده (X-Ray) اولین تصویربرداری است که انجام میشود و میتواند تغییرات استخوانی مثل کاهش فضای بین مهرهها، تشکیل زائدههای استخوانی (استئوفیتها) و سایر علائم آرتروز را نشان دهد. اما رادیوگرافی محدودیتهایی دارد و قادر به نمایش دقیق بافتهای نرم مانند دیسکها و اعصاب نیست.
در مواردی که نیاز به بررسی دقیقتر وجود دارد، پزشک ممکن است درخواست MRI (تصویربرداری رزونانس مغناطیسی) کند که تصاویر بسیار دقیقتری از دیسکهای بین مهرهای، اعصاب و سایر ساختارهای نرم ارائه میدهد. MRI میتواند نشان دهد آیا فشار روی اعصاب وجود دارد یا خیر و شدت التهاب و آسیبهای بافت نرم را مشخص میکند.
همچنین، در شرایط خاصی که نیاز به جزئیات بیشتر استخوانها باشد، CT اسکن به کار میرود. CT تصاویر مقطعی و سهبعدی از استخوانها ارائه میکند و به تشخیص دقیقتر زائدههای استخوانی و تغییرات پیچیده کمک میکند.
تستهای تکمیلی:
علاوه بر معاینه فیزیکی و تصویربرداری، گاهی لازم است تستهای تکمیلی برای بررسی وضعیت کلی بیمار و تشخیص افتراقی انجام شود. این تستها ممکن است شامل آزمایش خون برای رد کردن بیماریهای التهابی مانند روماتوئید آرتریت یا عفونتها باشند. آزمایشهای بیوشیمیایی و مارکرهای التهابی میتوانند میزان التهاب بدن را نشان دهند.
در برخی موارد، پزشک ممکن است از تستهای عصبی مانند الکترومیوگرافی (EMG) و نوار عصب و عضله استفاده کند تا عملکرد اعصاب و عضلات را بررسی کرده و تعیین کند که آیا فشاری روی اعصاب وجود دارد یا خیر.
تمام این روشها به صورت ترکیبی به پزشک کمک میکنند تا تشخیص دقیق، کامل و صحیح آرتروز کمر را انجام دهد و درمان مناسب را برای هر بیمار به طور اختصاصی طراحی کند.
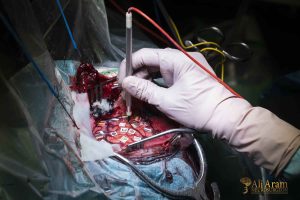
درمانهای جراحی در آرتروز کمر
درمان آرتروز کمر معمولاً با روشهای غیرجراحی مانند دارودرمانی، فیزیوتراپی و تغییر سبک زندگی آغاز میشود، اما در مواردی که این روشها پاسخگو نباشند یا بیماری به مرحلهای پیشرفته و شدید برسد، جراحی به عنوان گزینه نهایی مطرح میشود. جراحی در آرتروز کمر معمولاً زمانی ضرورت پیدا میکند که بیمار دچار درد شدید، اختلال عملکرد عصبی، ضعف عضلانی، محدودیت شدید حرکتی یا تغییر شکلهای ناتوانکننده شده باشد. تصمیم به جراحی باید پس از ارزیابی دقیق و توسط پزشک متخصص اتخاذ شود و بیمار باید از مزایا و ریسکهای احتمالی آن به خوبی آگاه باشد. در ادامه، به جزئیات موارد نیاز به جراحی، انواع روشهای جراحی و مزایا و معایب آنها میپردازیم.
موارد نیاز به جراحی
در بسیاری از بیماران مبتلا به آرتروز کمر، درمانهای غیرجراحی میتواند درد و علائم را کنترل کند، اما در برخی شرایط، جراحی لازم میشود. این شرایط شامل درد شدید و مزمن است که با درمانهای غیرجراحی تسکین نیافته و کیفیت زندگی بیمار را به شدت تحت تأثیر قرار داده است. همچنین، وجود علائم عصبی پیشرفته مانند بیحسی، ضعف عضلانی یا فلج شدن اندامها نشاندهنده فشار شدید بر روی ریشههای عصبی است که ممکن است نیازمند تخلیه فشار عصبی توسط جراحی باشد. تغییر شکلهای پیشرفته ستون فقرات که باعث اختلال در تعادل و عملکرد طبیعی بدن شدهاند، از دیگر مواردی هستند که جراحی را ضروری میسازند. در نهایت، شکست درمانهای غیرجراحی و پیشرفت تدریجی بیماری، زمینهساز تصمیمگیری برای جراحی خواهد بود.
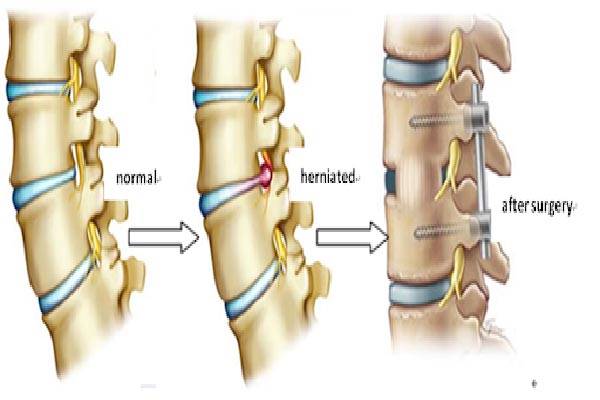
انواع روشهای جراحی
روشهای جراحی آرتروز کمر بسته به شدت و نوع آسیب متفاوت است و شامل چندین تکنیک مختلف میشود. یکی از رایجترین روشها، دکمپرشن (تخلیه فشار عصبی) است که در آن قسمتهای ایجاد فشار بر روی اعصاب مانند زائدههای استخوانی یا دیسکهای آسیبدیده برداشته میشوند تا درد و علائم عصبی کاهش یابد. روش دیگر فیوژن ستون فقرات است که طی آن دو یا چند مهره با استفاده از پیوند استخوان یا ابزارهای فلزی به هم متصل میشوند تا حرکت غیرطبیعی محدود شده و پایداری ستون فقرات افزایش یابد.
در برخی موارد، روشهای کمتر تهاجمی مانند جراحی آندوسکوپی یا مینیمینی جراحی نیز به کار میرود که با برشهای کوچکتر و آسیب کمتر به بافتهای اطراف، روند بهبود سریعتر و عوارض کمتر را به دنبال دارد. انتخاب روش جراحی بستگی به شدت آسیب، محل دقیق درگیری، وضعیت عمومی بیمار و ترجیح جراح دارد.
مزایا و معایب جراحی
جراحی آرتروز کمر مزایای قابل توجهی دارد که مهمترین آنها کاهش درد شدید و بهبود کیفیت زندگی بیمار است. با تخلیه فشار روی اعصاب و تثبیت ستون فقرات، بسیاری از بیماران میتوانند به فعالیتهای روزمره بازگردند و از محدودیتهای حرکتی رهایی یابند. جراحی همچنین میتواند پیشرفت بیماری و تخریب بیشتر ستون فقرات را متوقف کند و علائم عصبی را بهبود بخشد.
با این حال، جراحی همیشه بدون ریسک نیست و ممکن است با عوارضی همراه باشد. این عوارض شامل عفونت، خونریزی، آسیب به اعصاب، مشکلات پس از بیهوشی و احتمال نیاز به جراحی مجدد است. همچنین دوره نقاهت پس از جراحی میتواند طولانی و دشوار باشد و نیازمند مراقبتهای دقیق و توانبخشی گسترده است. بنابراین، تصمیمگیری برای جراحی باید با در نظر گرفتن تمامی جوانب و مشاوره کامل با تیم پزشکی صورت گیرد تا بهترین نتیجه برای بیمار حاصل شود.
پایان درد، آغاز زندگی دوباره: امید و راهکارهای نوین در مقابله با آرتروز کمر
آرتروز کمر و ستون فقرات، بیماریای که میتواند کیفیت زندگی را به شدت تحت تأثیر قرار دهد، با شناخت درست علائم و تشخیص دقیق، قابل مدیریت و درمان است. هرچند این بیماری معمولا روندی تدریجی و مزمن دارد، اما پیشرفتهای علمی و روشهای نوین درمانی، از تغییر سبک زندگی تا درمانهای جراحی تخصصی، فرصتهای تازهای برای بهبود عملکرد و کاهش درد فراهم کردهاند. مهمترین نکته در مقابله با آرتروز کمر، توجه به علائم اولیه، مراجعه به موقع به پزشک و پیروی از برنامه درمانی منظم است تا از پیشرفت بیماری جلوگیری شود و زندگی فعال و بدون محدودیت ادامه یابد. با آگاهی و مراقبت مستمر، میتوان از چالشهای آرتروز کمر عبور کرد و به سوی روزهایی پرانرژیتر و سلامتتر گام برداشت.