باید ها و نبایدهای عمل جراحی دیسک کمر
متأسفانه در حال حاضر، جراحی دیسک کمر به یکی از شایعترین اعمال جراحی تبدیل شده است. شاید علت این پدیده را باید در سبک زندگی افراد جامعه، نوع مشاغلشان یا روند پیری جمعیت کشورمان بجوییم. اما چه زمانی کار دیسک کمر به جراحی میکشد؟ بهترین راه درمان این بیماری چیست؟ در این مطلب میخواهیم به یکی از خدمات مهم دکتر علی آرام، متخصص جراحی مغز و اعصاب یعنی جراحی دیسک کمر بپردازیم. دانستن مراقبتهای قبل و پس از این جراحی بسیار مهم است و به تسریع روند درمان کمک میکند. بنابراین، این مطلب را تا انتها دنبال کنید تا به سؤالات زیر درباره جراحی دیسک کمر پاسخ دهیم.
- منظور از دیسک کمر چیست؟
- علائم دیسک کمر کدامند و در چه شرایطی عمل جراحی دیسک کمر قطعی میشود؟
- دوره نقاهت عمل جراحی دیسک کمر شامل چه مراقبتهایی میشود؟ و
- برای درمان دیسک کمر چه باید کنیم؟
منظور از دیسک کمر چیست؟
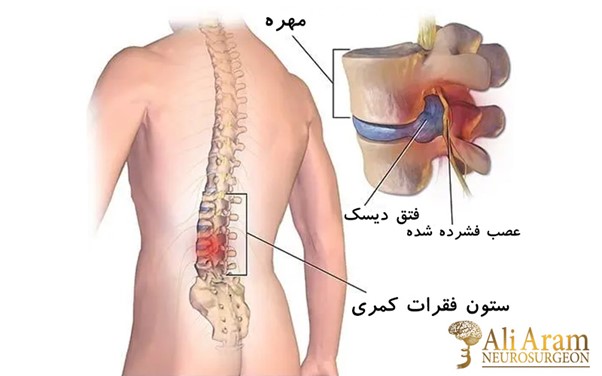
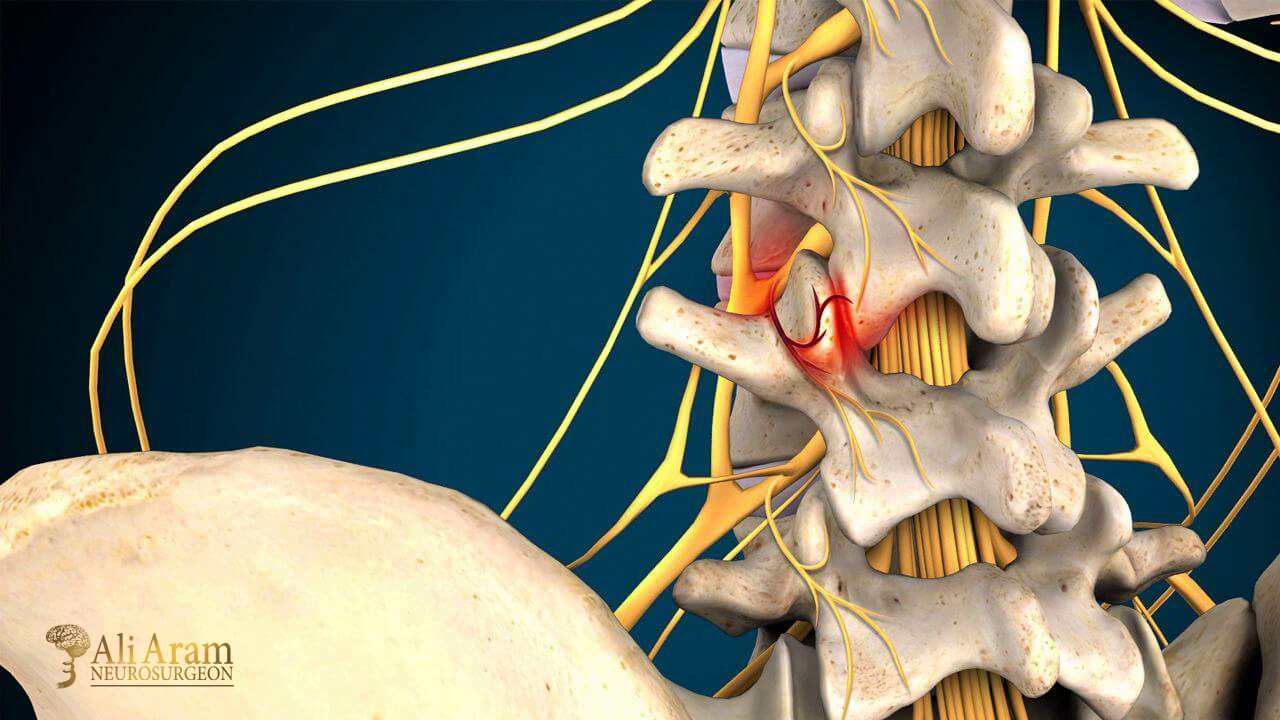
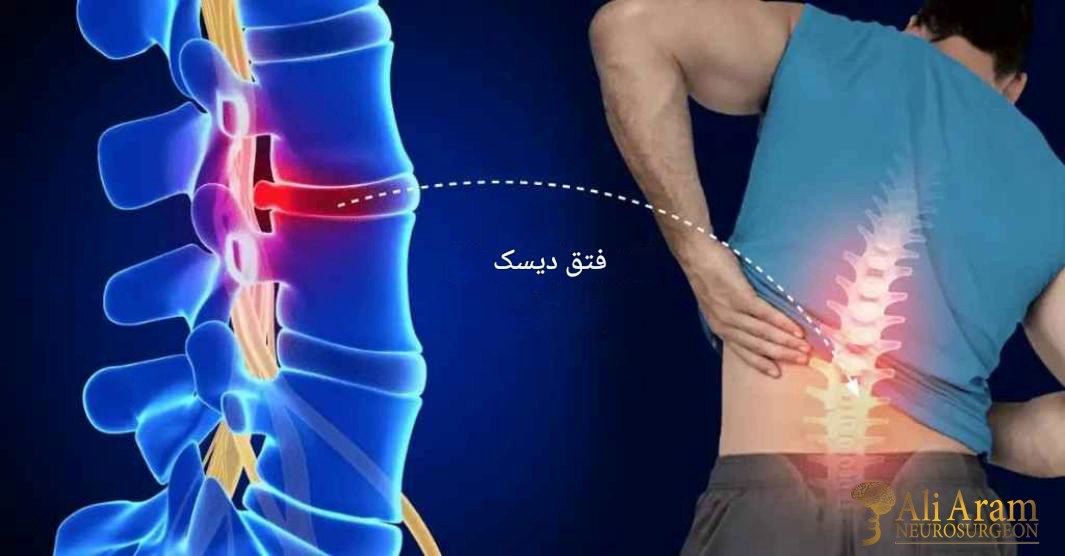
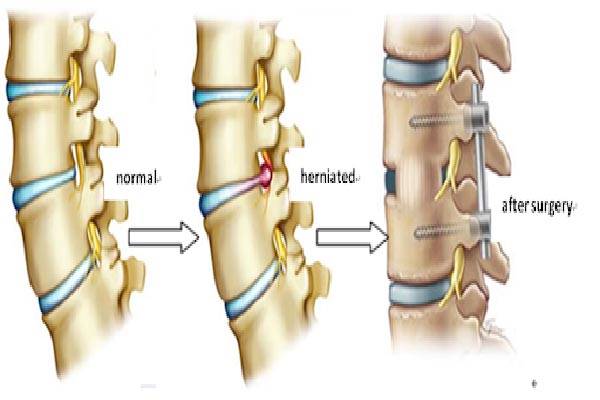
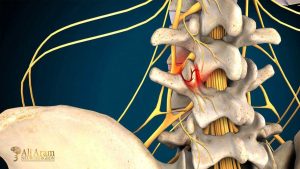
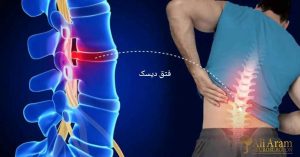
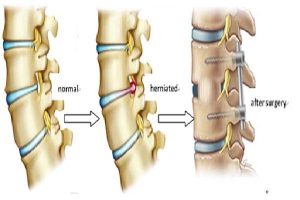
ستون فقرات از ۳۳ مهره تشکیل شده است که با دیسکهای اسفنجی از هم جدا شدهاند. این بخش به ۴ ناحیه تقسیم میشود. ستون فقرات گردنی با ۷ مهره، ستون فقرات سینهای با ۱۲ مهره، ستون فقرات کمری با ۵ مهره، ستون فقرات خاجی با ۵ مهره که زیر کمر قرار دارند و ۴ مهره که استخوان دنبالچه را میسازند. با افزایش یافتن سن، ممکن است دیسک بینمهرهای مایعش را از دست بدهد و خشک شود. با این اتفاق، دیسک اسفنجی که بین استخوانهای ستون فقرات قرار گرفته است و بهعنوان ضربهگیر عمل میکند، فشرده میشود. این وضعیت منجر به شکستگی حلقه بیرونی سخت آن میشود. درنتیجه هسته یا داخل حلقه بیرون میزند. به این وضعیت، دیسک برآمده میگویند.
به نظر دکتر علی آرام، متخصص جراحی مغز و اعصاب، دیسک کمر را باید با چه علائمی بشناسیم؟
علائم بیماری دیسک کمر بسته به محل فتق دیسک و اینکه کدام ریشه عصبی درگیر شده باشد، متفاوت هستند؛ اما از شایعترین علائم این بیماری میتوانیم به موارد زیر اشاره کنیم.
- کمردرد متناوب یا مداوم که ممکن است با حرکت، سرفه، عطسه یا ایستادن برای مدت طولانی بدتر شود.
- اسپاسم عضلات پشت
- سیاتیک یا دردی که از پشت یا باسن شروع میشود و از پایین پا به ساق پا یا داخل آن میرسد.
- ضعف عضلانی یا بیحسی در پاها
- کاهش رفلکس زانو یا مچ پا
- تغییر عملکرد مثانه یا روده
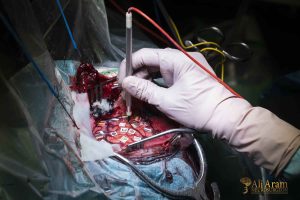
عمل جراحی دیسک کمر را چگونه انجام میدهند؟
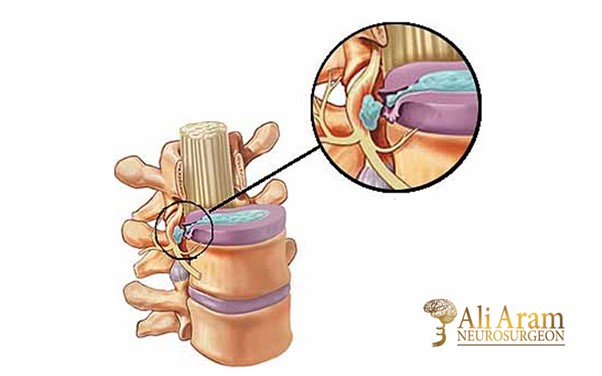
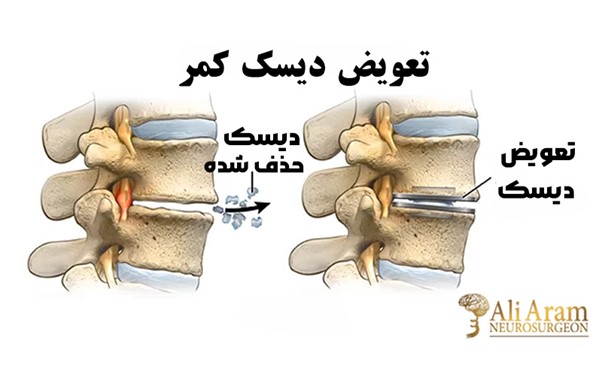
جراحی دیسک کمر نوعی عمل جراحی است که معمولاً برای برداشتن فتق دیسک در قسمت تحتانی ستون فقرات صورت میگیرد. در نوع باز این عمل جراحی، برشی در ناحیه پشت ایجاد میکنند تا دیسکی را که بر روی عصب فشار میآورد خارج کنند. درصورتیکه فیزیوتراپی یا دارو نتوانند درد پا یا کمر را تسکین دهند یا علائم آسیب عصبی نظیر درد یا بیحسی در پاها را از بین ببرند، ممکن است جراحی دیسک کمر توصیه شود. در جراحی بهصورت بسته، به جای برش، از ابزار مخصوصی برای نفوذ و ترمیم دیسک کمک میگیرند.
قبل و بعد از عمل دیسک کمر چه مراقبتهایی لازمند؟
عمل دیسک را میتوان در هر بخش ستون فقرات از گردن تا کمر انجام داد. در عمل جراحی دیسک کمر، پزشک با برداشتن بخشی از لامینا به دیسک دسترسی پیدا میکند. لامینا استخوانی است که قسمت پشتی کانال نخاعی را میسازد و سقفی را بر روی نخاع ایجاد میکند. سپس عصب نخاعی به طرفی جمع میشود. البته بسته به نوع جراحی ممکن است دیسک تکسطحی یا چندسطحی برداشته شود.
قبل از عمل جراحی دیسک کمر
به نظر دکتر علی آرام، متخصص جراحی مغز و اعصاب:
- قبل از عمل دیسک کمر نباید به مصرف داروهای قبلی ادامه دهید.
- ۷ روز قبل از عمل، مصرف تمام داروهای ضدالتهابی غیراستروئیدی نظیر ایبوپروفن، ناپروکسن و نظایر آنها و رقیقکنندههای خون اعم از آسپیرین و نظایر آن را قطع کنید.
- از نیمهشب قبل روز جراحی چیزی نخورید و ننوشید مگر اینکه بیمارستان دستور داده باشد. البته ممکن است بتوانید داروهای مجاز را با جرعه آبی مصرف کنید.
- با صابون آنتی باکتریال دوش بگیرید.
- فهرستی از داروهایتان را همراه با دزها و ساعات مصرفیتان در روز همراه داشته باشید.
- حساسیتهای دارویی یا غذاییتان را اعلام کنید.
بعد از عمل دیسک کمر چه باید کرد؟
عمل جراحی دیسک کمر یکی از روشهای مؤثر برای درمان مشکلات شدید ستون فقرات است که در مواردی مانند فتق دیسک، دردهای مزمن کمر و فشار بر عصبها به کار میرود. این جراحی میتواند به بیماران کمک کند تا از دردهای طاقتفرسا رهایی یابند و کیفیت زندگی خود را بهبود بخشند. اما همانطور که این عمل میتواند به بهبودی منجر شود، مراقبتهای ویژهای پس از جراحی نیاز است تا از بروز عوارض جلوگیری کرده و به فرآیند بهبودی سرعت بخشد. دوران پس از عمل دیسک کمر، حساس و پیچیده است و نیاز به مراقبتهای دقیق و رعایت دستورالعملهای پزشکی دارد.
مراقبت از زخمهای جراحی
مراقبت از زخمهای جراحی پس از عمل دیسک کمر بسیار مهم است، زیرا میتواند از بروز عفونت جلوگیری کرده و فرآیند بهبودی را سرعت بخشد. زخم جراحی به علت برشهای انجامشده در بافتهای بدن نیازمند مراقبت دقیق است تا با پیشگیری از عفونت، از بروز مشکلات جدی جلوگیری شود. در اینجا، نحوه مراقبت از محل جراحی و علائم عفونت که نیازمند مراجعه فوری به پزشک است را به طور مفصل بررسی میکنیم.
1-تمیز و خشک نگهداشتن زخم:
یکی از اصول اساسی در مراقبت از زخم جراحی، تمیز و خشک نگهداشتن آن است. پس از عمل دیسک کمر، برشهای جراحی نیاز به زمان دارند تا ترمیم شوند و زخمها به خوبی بهبود یابند. در روزهای ابتدایی پس از جراحی، ممکن است زخمها تراوشهای کوچکی داشته باشند که معمولاً طبیعی است. با این حال، برای جلوگیری از عفونت باید به دقت از خیس شدن زخمها اجتناب کنید. هنگام دوش گرفتن، بهتر است از پوششهای ضدآب برای محافظت از زخمها استفاده کنید تا رطوبت به محل جراحی نرسد. تمیز و خشک نگهداشتن زخمها کمک میکند تا باکتریها و میکروبهای موجود در هوا به زخمها نفوذ نکنند و احتمال عفونت به حداقل برسد. همچنین پس از دوش گرفتن، با حولهای نرم و تمیز ناحیه اطراف زخم را به آرامی خشک کنید و از تماس مستقیم حوله با زخم اجتناب نمایید.
2-تعویض پانسمان:
پانسمان زخم جراحی باید بهصورت منظم و با رعایت اصول بهداشتی تعویض شود. معمولاً پزشک در خصوص زمان و نحوه تعویض پانسمان دستورالعملهای خاصی ارائه میدهد که رعایت آنها ضروری است. برای تعویض پانسمان، ابتدا دستان خود را به خوبی با آب و صابون بشویید تا احتمال انتقال میکروبها به زخم کاهش یابد. سپس از یک گاز استریل و مواد ضدعفونیکننده مناسب برای پوشاندن زخم استفاده کنید. پانسمان نو باید کاملاً خشک و استریل باشد و از تماس با سطوح آلوده خودداری شود. این روند نه تنها به پیشگیری از عفونت کمک میکند، بلکه باعث ترمیم سریعتر زخمها نیز میشود. به یاد داشته باشید که تعویض نادرست پانسمان میتواند خطر عفونت را افزایش دهد، بنابراین در صورت نیاز به کمک، میتوانید از یک فرد ماهر یا پرستار کمک بگیرید.
3-استفاده از ضدعفونیکنندهها:
در مواردی که پزشک تجویز کرده است، از محلولهای ضدعفونیکننده برای پاکسازی زخم استفاده کنید. معمولاً موادی مانند بتادین یا الکل برای ضدعفونی کردن زخمها توصیه میشوند، اما بهتر است پیش از استفاده از هر محصولی با پزشک خود مشورت کنید. برای استفاده از ضدعفونیکنندهها، یک گاز استریل را به محلول آغشته کنید و بهآرامی بر روی محل جراحی بکشید، بدون اینکه زخم را به شدت فشار دهید یا تحریک کنید. دقت کنید که اگر پوست شما به این مواد حساسیت دارد، پزشک میتواند محصولات دیگری پیشنهاد دهد. ضدعفونیکردن زخمها به کاهش رشد باکتریها کمک میکند و از بروز عفونت جلوگیری میکند، اما استفاده بیش از حد از این مواد ممکن است پوست اطراف زخم را خشک کرده و بهبودی را به تعویق اندازد.
4-عدم فشار بر زخم:
پس از عمل دیسک کمر، از انجام حرکات و فعالیتهایی که فشار زیادی بر ناحیه جراحی وارد میکنند، خودداری کنید. زخمهای جراحی به زمان نیاز دارند تا به طور کامل ترمیم شوند و وارد کردن فشار به این ناحیه ممکن است باعث باز شدن زخم یا بروز عفونت شود. بهتر است در چند هفته اول پس از جراحی از خمشدن، کششهای شدید یا بلند کردن اجسام سنگین پرهیز کنید. در صورت نیاز به تغییر حالت، مثلاً بلند شدن از تخت یا نشستن، این کار را بهآرامی و با کمک از عضلات دیگر انجام دهید. به توصیههای پزشک خود در خصوص فعالیتهای مجاز توجه داشته باشید، چرا که این مراقبتها به ترمیم سریعتر زخمها کمک کرده و از بروز مشکلات بعدی جلوگیری میکند.
5-اجتناب از مالش یا خراشیدن زخم:
در فرآیند بهبودی، ممکن است ناحیه زخم شروع به خارش کند که این موضوع بخشی طبیعی از ترمیم پوست است. با این حال، هرگز نباید زخم را مالش یا خراش دهید، زیرا این کار میتواند باعث ورود میکروبها به زخم شود و عفونت ایجاد کند. خارش به دلیل ترمیم بافتهای آسیبدیده رخ میدهد، اما اگر خارش غیرقابلتحمل است، میتوانید از پزشک خود برای دریافت محصولات مخصوص کمک بگیرید. محصولات ضدخارش مخصوص زخمهای جراحی وجود دارند که میتوانند به کاهش خارش کمک کنند و همچنین از بروز عفونت جلوگیری کنند. صبور بودن در این مرحله اهمیت دارد، زیرا خارش موقت است و بهزودی از بین خواهد رفت.
6-رعایت بهداشت عمومی:
رعایت بهداشت شخصی و شستشوی مرتب دستها پیش از هرگونه تماس با زخم بسیار اهمیت دارد. دستها میتوانند منبع آلودگیهای مختلفی باشند که بهراحتی به زخم منتقل میشوند. بنابراین، همیشه پیش از تعویض پانسمان یا لمس زخم، دستهای خود را با آب و صابون بشویید و با دستمال کاغذی یا حوله تمیز خشک کنید. رعایت بهداشت عمومی شامل جلوگیری از تماس افراد دیگر با زخم، خودداری از لمس بیمورد زخم و مراقبت از زخم در محیطهای آلوده نیز میشود. استفاده از دستکشهای بهداشتی در صورت امکان و اجتناب از قرار دادن زخم در معرض هوا در محیطهای غیر بهداشتی میتواند به پیشگیری از عفونت کمک شایانی کند.
استراحت و مراقبتهای اولیه پس از عمل
پس از عمل دیسک کمر، استراحت و رعایت مراقبتهای اولیه برای بهبود سریعتر و جلوگیری از آسیبهای مجدد به کمر بسیار اهمیت دارد. در این بخش، به اهمیت استراحت، راهکارهای کاهش فشار بر روی کمر، و نکات لازم برای حرکت و بلند شدن از تخت بهطور مفصل پرداخته شده است.
1-مدت زمان استراحت لازم و اهمیت آن:
استراحت کافی و محدود کردن فعالیتها در روزهای ابتدایی پس از عمل دیسک کمر، بخش اساسی از فرآیند بهبودی است. جراحان معمولاً توصیه میکنند که بیماران در چند روز اول پس از جراحی، حرکتهای خود را به حداقل برسانند و از هرگونه فعالیت سنگین خودداری کنند. این مدت زمان استراحت به بدن فرصت میدهد تا بافتهای آسیبدیده و ملتهب ترمیم شوند. به طور معمول، بیماران پس از عمل دیسک کمر به 1 تا 2 هفته استراحت مطلق نیاز دارند، اما این زمان ممکن است بسته به شدت آسیب، نوع عمل، و وضعیت فیزیکی هر بیمار متفاوت باشد.
استراحت کافی میتواند به کاهش التهاب، تسکین درد، و جلوگیری از فشار اضافی بر روی ستون فقرات کمک کند. بیتوجهی به استراحت پس از عمل میتواند به آسیب دیدگی مجدد دیسک یا حتی ایجاد عوارض جانبی دیگر منجر شود. در طول این مدت، بیشتر زمان را به استراحت درازکش اختصاص دهید و از نشستن یا ایستادن طولانیمدت خودداری کنید.
2-چگونگی کاهش فشار بر روی کمر در روزهای اولیه:
یکی از نکات اساسی در مراقبتهای پس از عمل دیسک کمر، کاهش فشار بر روی ستون فقرات و دیسکهای کمر است. به دلیل جراحی و آسیبهای وارد شده به بافتها، کمر بسیار حساس و آسیبپذیر میشود. در نتیجه، لازم است بیماران از وضعیتهایی که فشار زیادی بر روی کمر ایجاد میکنند، اجتناب کنند. در اینجا به چند راهکار مؤثر برای کاهش فشار بر روی کمر اشاره میشود:
- حفظ وضعیت مناسب بدن در هنگام خواب و استراحت: بهترین وضعیت برای خوابیدن پس از عمل دیسک کمر، خوابیدن به پشت با زانوهای خمشده است. برای حمایت بیشتر، میتوانید یک بالش کوچک زیر زانوها قرار دهید تا انحنای طبیعی ستون فقرات حفظ شود و فشار کمتری به کمر وارد گردد. خوابیدن به پهلو نیز ممکن است مناسب باشد؛ در این حالت، بالش بین زانوها قرار دهید تا تعادل در ناحیه لگن و ستون فقرات حفظ شود. این حالتها به کاهش فشار بر روی کمر کمک کرده و مانع از کشیدگی یا تنش در عضلات کمر میشوند.
- پرهیز از نشستنهای طولانیمدت: نشستن برای مدت طولانی به ویژه در صندلیهای غیر استاندارد، میتواند فشار زیادی بر روی دیسکهای کمر وارد کند. توصیه میشود از نشستنهای طولانی در روزهای ابتدایی خودداری کنید و در صورت نیاز به نشستن، از صندلیهای پشتیدار و استاندارد استفاده کنید که پشتیبان کمر شما باشند. همچنین میتوانید از یک بالشتک کوچک برای قرار دادن پشت کمر استفاده کنید تا به حفظ وضعیت طبیعی کمر کمک کند.
- استفاده از بریس یا کمربندهای حمایتی: برخی از پزشکان به بیماران خود توصیه میکنند که پس از عمل دیسک کمر از بریس یا کمربندهای حمایتی مخصوص استفاده کنند. این ابزارها به حمایت از ستون فقرات کمک کرده و مانع از انجام حرکات ناگهانی یا غلط میشوند که ممکن است به کمر آسیب برسانند. کمربند حمایتی فشار وارده بر روی کمر را توزیع کرده و از آسیب مجدد جلوگیری میکند.
3-چگونگی حرکت و بلند شدن از تخت:
یکی از مهمترین مواردی که بیماران پس از عمل دیسک کمر باید رعایت کنند، شیوه صحیح حرکت و بلند شدن از تخت است. این فرآیند به روش خاصی نیاز دارد تا از فشار ناگهانی و غیرضروری به کمر جلوگیری شود. در ادامه، مراحل صحیح بلند شدن از تخت توضیح داده شده است:
- غلتیدن به پهلو: برای بلند شدن از تخت، ابتدا باید به آرامی به پهلو بچرخید. این کار را بهآرامی انجام دهید تا فشار کمتری بر روی ستون فقرات وارد شود.
- جمع کردن زانوها: پس از قرار گرفتن به پهلو، زانوهای خود را کمی به سمت سینه خم کنید. این کار باعث میشود فشار بر روی کمر کاهش یابد و در حالت پایدارتر قرار گیرید.
- استفاده از بازوها برای بالا آمدن: با استفاده از دستان خود، به آرامی خود را به سمت لبه تخت هدایت کنید. برای انجام این کار، دستها را روی تخت قرار داده و بهآرامی فشار دهید تا بدن شما به حالت نشسته درآید. در این مرحله، باید از عضلات بازو و شانه برای کمک به بلند شدن استفاده کنید و از فشار مستقیم بر روی کمر پرهیز کنید.
- قرار دادن پاها روی زمین: پس از اینکه به حالت نشسته در لبه تخت رسیدید، پاهای خود را به آرامی روی زمین قرار دهید. در این مرحله، کمی در حالت نشسته بمانید و به بدن خود اجازه دهید تا به حالت جدید عادت کند و گردش خون تنظیم شود.
- بلند شدن با حفظ تعادل: برای بلند شدن کامل، ابتدا بهآرامی به جلو خم شوید و از عضلات پاها برای بلند شدن استفاده کنید، بدون اینکه فشار زیادی به کمر وارد کنید. هنگام بلند شدن، پشت خود را صاف نگه دارید و از خم شدن ناگهانی خودداری کنید.
این روشها به شما کمک میکند تا بدون ایجاد فشار بر روی ناحیه جراحی، بهصورت ایمن از تخت بلند شوید و از بروز درد یا آسیب جلوگیری کنید.
رعایت این نکات و توجه به استراحت و مراقبتهای اولیه پس از عمل دیسک کمر میتواند روند بهبودی را تسریع کرده و از بروز عوارض احتمالی جلوگیری کند.
رژیم غذایی مناسب
رژیم غذایی مناسب پس از عمل دیسک کمر تأثیر چشمگیری بر بهبود و تسریع روند بازیابی دارد. مواد غذایی سرشار از ویتامینها، مواد معدنی، و آنتیاکسیدانها به کاهش التهاب، تقویت سیستم ایمنی، و بازسازی بافتهای آسیبدیده کمک میکنند. در ادامه، به تفصیل به غذاهای مفید برای بهبودی سریعتر و کاهش التهاب و همچنین نکات غذایی برای تقویت استخوانها و عضلات میپردازیم.
1-غذاهای مفید برای بهبودی سریعتر و کاهش التهاب:
پس از عمل دیسک کمر، یکی از اهداف اصلی کاهش التهاب در ناحیه جراحیشده است. التهاب طبیعی در این ناحیه میتواند منجر به درد و تورم شود، اما اگر کنترل نشود، میتواند فرآیند بهبودی را کند کرده و حتی به عوارضی منجر شود. مصرف برخی از غذاهای ضدالتهابی میتواند به کاهش التهاب کمک کند. برای مثال، ماهیهای چرب مانند سالمون، تن و ماهی خالخالی حاوی اسیدهای چرب امگا-3 هستند که از مهمترین ترکیبات ضدالتهاب طبیعی بهشمار میروند. این اسیدهای چرب به کاهش التهابات و دردهای عضلانی کمک کرده و در بهبود سریعتر نواحی جراحیشده مؤثر هستند. میوهها و سبزیجات تازه نیز منابعی غنی از آنتیاکسیدانها هستند که در فرآیند ترمیم و بازسازی سلولی بدن نقش مهمی دارند. میوههایی مانند توتفرنگی، زغالاخته و گیلاس به دلیل دارا بودن ترکیباتی نظیر فلاونوئیدها و آنتوسیانینها خواص ضدالتهابی دارند و میتوانند به کاهش التهاب و بهبود روند بازیابی کمک کنند. در کنار آن، سبزیجات سبز مانند اسفناج و بروکلی نیز حاوی مقادیر زیادی ویتامین C و K هستند که به تقویت سیستم ایمنی و تسریع در ترمیم بافتها کمک میکنند.
چای سبز به دلیل دارا بودن پلیفنولها مانند کاتچین که خواص ضدالتهابی و آنتیاکسیدانی دارند، یکی دیگر از گزینههای مفید است. مصرف یک یا دو فنجان چای سبز در روز میتواند در کاهش التهاب و بهبود حالت عمومی بدن کمککننده باشد. علاوه بر این، آجیلها و دانهها نظیر گردو، بادام، دانه چیا و دانه کتان منابع خوبی از امگا-3، ویتامین E و مواد معدنی مانند منیزیم هستند که به کاهش التهاب و بهبود عضلات و بافتها کمک میکنند. ویتامین E بهعنوان یک آنتیاکسیدان قوی، از تخریب سلولی جلوگیری کرده و به بازسازی سریعتر بافتها کمک میکند. همچنین، ادویههایی مانند زردچوبه و زنجبیل نیز به دلیل خواص ضدالتهابی خود میتوانند به کاهش درد و تورم کمک کنند. زردچوبه بهویژه به دلیل دارا بودن ماده کورکومین، که یک ماده ضدالتهاب قوی است، تأثیرات مثبتی در بهبود وضعیت پس از جراحی دارد.
2- نکات غذایی برای بهبود سلامت استخوانها و عضلات:
برای کمک به تقویت استخوانها و عضلات پس از عمل دیسک کمر، باید مواد غذایی را در رژیم روزانه خود بگنجانید که به تقویت این بافتها کمک کنند. ستون فقرات و دیسکهای کمر به دلیل جراحی آسیبپذیرتر میشوند و نیاز به حمایت اضافی دارند تا بتوانند عملکرد مناسبی داشته باشند و از آسیب مجدد جلوگیری شود. کلسیم و ویتامین D دو عنصر حیاتی برای تقویت استخوانها و حفظ سلامت آنها هستند. کلسیم مادهای اصلی برای تشکیل و تقویت استخوانها است و ویتامین D به جذب بهتر کلسیم در بدن کمک میکند. منابع غذایی کلسیم شامل محصولات لبنی مانند شیر، ماست و پنیر هستند. همچنین، سبزیجاتی مانند کلم پیچ و بروکلی نیز دارای کلسیم هستند و به سلامت استخوانها کمک میکنند. اگر دسترسی به نور خورشید که منبع طبیعی ویتامین D است محدود باشد، مصرف مکملهای ویتامین D نیز میتواند مفید باشد.
در کنار کلسیم و ویتامین D، پروتئینها نیز برای بازسازی و تقویت عضلات بسیار اهمیت دارند. عضلات قویتر به حمایت از ستون فقرات کمک میکنند و فشار روی دیسکهای کمر را کاهش میدهند. منابع پروتئینی شامل گوشت بدون چربی، مرغ، ماهی، تخممرغ و حبوبات هستند که بافتهای عضلانی را تقویت کرده و به بهبود عملکرد عضلات کمک میکنند. پروتئینهای گیاهی مانند عدس و نخود نیز گزینههای خوبی برای گیاهخواران هستند. به علاوه، منیزیم و پتاسیم نیز نقش مؤثری در حفظ سلامت عضلات و جلوگیری از گرفتگی آنها دارند. این مواد معدنی را میتوان از طریق مصرف مغزها، حبوبات، اسفناج و موز به دست آورد.
رژیم غذایی مناسب پس از عمل دیسک کمر، به همان اندازه که استراحت و رعایت توصیههای پزشکی مهم است، میتواند در تسریع فرآیند بهبودی نقش داشته باشد. مصرف غذاهایی که حاوی مواد ضدالتهاب هستند، میتواند به کاهش درد و تورم کمک کند، و مواد مغذی تقویتکننده استخوانها و عضلات به بدن کمک میکند تا سریعتر به حالت اولیه خود بازگردد.
مصرف داروها و مدیریت درد
مدیریت درد پس از عمل دیسک کمر برای تجربهی یک دوره بهبودی بهتر، بسیار مهم است. با توجه به اینکه درد و التهاب پس از این نوع جراحیها معمولاً شدید است، مصرف داروها در کاهش این دردها و جلوگیری از عفونت و تورم مؤثر خواهد بود. در ادامه به بررسی انواع داروهای مسکن و ضد التهابی، توصیههایی برای کاهش درد و راهکارهایی جهت جلوگیری از عوارض جانبی داروها میپردازیم.
1-داروهای مسکن و ضد التهابی مورد استفاده پس از عمل:
پس از عمل دیسک کمر، کاهش درد و التهاب یکی از مهمترین اهداف درمانی است. معمولاً پزشکان داروهای مختلفی را برای مدیریت درد و پیشگیری از التهاب تجویز میکنند که هر کدام به نوعی در بهبود بیمار نقش دارند. یکی از پرکاربردترین داروها در این دسته، داروهای ضد التهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن، ناپروکسن و دیکلوفناک است. این داروها علاوه بر کاهش درد، با کاهش التهاب به بهبود سریعتر زخم و جلوگیری از تورم ناحیه جراحیشده کمک میکنند. اثرات این داروها معمولاً چند ساعت پس از مصرف شروع میشود و برای مدیریت درد روزانه مفید هستند. از آنجا که این داروها ممکن است عوارضی مانند ناراحتی معده یا اختلالات گوارشی ایجاد کنند، پزشکان توصیه میکنند که آنها را به همراه غذا و آب فراوان مصرف کنید تا خطر عوارض جانبی کاهش یابد. همچنین، در مواردی که درد شدیدتر است، پزشکان ممکن است از داروهای اپیوئیدی مانند ترامادول، کدئین یا مورفین استفاده کنند. این داروها از مسکنهای قوی محسوب میشوند و در کاهش درد بسیار مؤثرند، اما معمولاً برای دورههای کوتاهمدت و با دوز محدود تجویز میشوند، زیرا مصرف طولانیمدت آنها خطر وابستگی و عوارض جانبی جدی دارد. داروهای اپیوئیدی میتوانند عوارضی مانند یبوست، تهوع و خوابآلودگی ایجاد کنند، بنابراین لازم است که بیمار با دقت و تحت نظارت پزشک از آنها استفاده کند.
2-توصیههایی برای کاهش درد و جلوگیری از عوارض جانبی داروها:
مصرف داروها به تنهایی برای کنترل درد کافی نیست و نیاز است که بیمار در کنار مصرف داروها، توصیههای پزشکی دیگری را رعایت کند تا هم درد کاهش یابد و هم از بروز عوارض جانبی جلوگیری شود. یکی از مهمترین توصیهها، مصرف منظم داروها طبق برنامه تعیینشده توسط پزشک است. مصرف نامنظم یا خودسرانه داروها، نه تنها ممکن است به کنترل درد کمکی نکند، بلکه ممکن است خطراتی مانند افزایش عوارض جانبی یا کاهش اثربخشی دارو را به دنبال داشته باشد. علاوه بر این، رعایت دوز و زمان مصرف داروها بسیار حائز اهمیت است و به بیمار توصیه میشود که داروهای مسکن را در زمانهایی که درد شدت بیشتری دارد یا قبل از فعالیتهایی که ممکن است موجب فشار به کمر شوند، مصرف کند تا تأثیر بیشتری داشته باشند. همچنین، برای جلوگیری از بروز عوارض جانبی داروهای اپیوئیدی مانند یبوست، نوشیدن آب کافی، مصرف مواد غذایی فیبردار و در صورت لزوم استفاده از ملینهای تجویز شده توسط پزشک کمککننده است. رعایت این نکات به بیمار کمک میکند تا دوره نقاهت پس از عمل دیسک کمر را با راحتی بیشتری سپری کند و از عوارض احتمالی داروها جلوگیری نماید.
فیزیوتراپی و تمرینات بازتوانی
فیزیوتراپی پس از عمل دیسک کمر نقش بسیار مهمی در بهبود حرکت و تقویت عضلات کمر ایفا میکند. یکی از اهداف اصلی فیزیوتراپی پس از جراحی دیسک کمر، کمک به بازگشت بیمار به حرکت طبیعی و جلوگیری از ضعف و تحلیل رفتن عضلات کمر و پشت است. با توجه به اینکه پس از عمل، بیمار ممکن است به دلیل درد و محدودیت حرکتی، زمان زیادی را در استراحت گذرانده باشد، عضلات کمر و اطراف ستون فقرات به سرعت دچار ضعف و کاهش قدرت میشوند.
تمرینات مناسب برای بهبود حرکت و تقویت عضلات کمر
پس از عمل جراحی دیسک کمر، تمرینات فیزیوتراپی باید به صورت تدریجی و متناسب با شرایط بدن بیمار آغاز شود. در مراحل ابتدایی، تمرکز اصلی بر انجام تمرینات سبک برای افزایش جریان خون در ناحیه جراحیشده و جلوگیری از خشکی مفاصل است. در این مرحله، تمریناتی مانند کشش ملایم عضلات و حرکات نرم و کنترلشده میتواند کمککننده باشد. پس از مدتی که بدن به تمرینات اولیه عادت کرد و التهاب و درد کاهش یافت، تمرینات تقویتی و استقامتی به برنامه اضافه میشود. برخی از تمرینات اصلی که پس از عمل دیسک کمر توصیه میشوند عبارتند از:
- تمرینات تقویتی عضلات مرکزی بدن (Core Strengthening): عضلات مرکزی بدن که شامل عضلات شکم، کمر، و لگن هستند، نقش مهمی در پشتیبانی از ستون فقرات ایفا میکنند. تمرینات سادهای مانند پل زدن (Bridge) و حرکت پلانک (Plank) به تقویت این عضلات کمک میکنند. این تمرینات نه تنها عضلات کمر و شکم را تقویت میکنند، بلکه باعث افزایش ثبات و تعادل بدن میشوند. البته این تمرینات باید با دقت و تحت نظر فیزیوتراپیست انجام شوند تا فشار اضافی به کمر وارد نشود.
- تمرینات کششی ملایم: کشش عضلات کمر و پاها از جمله تمریناتی است که به تسهیل حرکت و کاهش خشکی مفاصل کمک میکند. تمرین کشش همسترینگ (Hamstring Stretch) به عنوان یکی از موثرترین تمرینات کششی برای بیماران پس از جراحی دیسک کمر توصیه میشود. در این تمرین، بیمار میتواند به آرامی پاهای خود را دراز کند و با دستها به سمت انگشتان پا کشیده شود. این حرکت نه تنها عضلات پشت پا، بلکه عضلات کمر را نیز تحت کشش قرار میدهد و به افزایش انعطافپذیری کمک میکند.
- تمرینات بهبود تعادل: تمرینات تعادلی کمک میکنند که عضلات بدن هماهنگتر و قویتر شوند و از فشار اضافی روی ستون فقرات جلوگیری کنند. تمرینات سادهای مانند ایستادن روی یک پا یا حرکت تعادلی با استفاده از توپهای کوچک ورزشی میتوانند به بهبود تعادل بدن کمک کنند. همچنین، این تمرینات به تقویت عضلات اطراف کمر و کاهش فشارهای ناخواسته بر ستون فقرات کمک میکنند.
- پیادهروی و حرکات هوازی سبک: پیادهروی از سادهترین و موثرترین تمرینات برای بهبود وضعیت بیمار پس از عمل دیسک کمر است. پیادهروی منظم به افزایش جریان خون در ناحیه کمر، بهبود اکسیژنرسانی به بافتهای آسیبدیده و تقویت عمومی بدن کمک میکند. بیمار باید به مرور زمان مسافت پیادهروی را افزایش دهد و از انجام حرکات ناگهانی یا بلند کردن اجسام سنگین خودداری کند.
- تمرینات تقویت عضلات پشتی (Back Strengthening): تمرینات تقویتی برای عضلات پشتی به بهبود ثبات و استحکام عضلات کمر کمک میکنند. حرکتهای سادهای مانند کشش کمر در حالت خوابیده (Superman) که در آن بیمار در حالت دمر دستها و پاها را از سطح زمین بلند میکند، به تقویت عضلات پشتی کمک میکند. این تمرینات باید به تدریج و با شدت کم شروع شوند تا بدن به آنها عادت کند و از فشار اضافی به کمر جلوگیری شود.
اجرای دقیق و منظم برنامه فیزیوتراپی به بیمار کمک میکند که با تقویت عضلات و بهبود انعطافپذیری، حمایت بیشتری از ستون فقرات خود ایجاد کند و به تدریج به فعالیتهای روزمره بازگردد.
بازگشت به زندگی با مراقبتهای صحیح پس از عمل دیسک کمر
دوران پس از عمل دیسک کمر، اگرچه چالشهایی به همراه دارد، اما با رعایت دقیق مراقبتهای پزشکی و انجام دستورالعملهای صحیح، میتواند به بازگشت سریعتر به فعالیتهای روزمره و بهبود کیفیت زندگی منجر شود. از استراحت کافی و مصرف داروها گرفته تا انجام تمرینات فیزیوتراپی و رعایت رژیم غذایی مناسب، تمامی این اقدامات به تسریع فرآیند بهبودی کمک میکنند. همچنین، همکاری نزدیک با پزشک و فیزیوتراپیست برای تنظیم برنامههای درمانی متناسب با شرایط هر فرد، از اهمیت ویژهای برخوردار است. با توجه به اینکه هر مرحله از بهبودی نیاز به توجه و دقت دارد، بیماران باید از تمامی این نکات آگاه باشند و در هر مرحله از روند درمان خود، مراقبتهای لازم را انجام دهند تا به بهترین نتایج ممکن دست یابند.
- پس از به هوش آمدن از جراحی، میتوانید حرکات ملایمی نظیر نشستن روی صندلی، راه رفتن و نظایر آنها را آغاز کنید. اکثر بیماران میتوانند در همان روز عمل دیسک کمر ترخیص شوند اما در ۲۴ تا ۴۸ ساعت اول باید بیشتر مراقبت کنید.
- به مدت ۲ هفته پس از جراحی تا زمان ملاقات بعدی پزشکتان باید:
- از خم شدن یا چرخاندن کمر خودداری کنید
- چیز سنگین بلند نکنید
- هیچگونه فعالیت شدیدی نظیر کار در منزل و رابطه جنسی انجام ندهید
- ۲ تا ۳ روز اول یا در هنگام مصرف کردن داروهای مسکن یا شلکنندههای عضلانی، رانندگی نکنید.
- از مصرف کردن مواد رقیقکننده خون نظیر الکل خودداری کنید.
- بیش از ۱ ساعت در یک وضعیت ننشینید یا دراز نکشید؛ مگر اینکه خواب باشید.
- هر ۳ یا ۴ ساعت یک بار ۵ تا ۱۰ دقیقه بلند شوید و پیادهروی کنید تا جاییکه میتوانید بهتدریج راه رفتن را زیاد کنید.
- در صورت داشتن علائمی نظیر تب بالای 38 درجه، تهوع یا استفراغ تسکینناپذیر، علائم عفونت یا خارش، تورم و حساسیت در ساق پا، گزگز، بیحسی یا ضعف در بازوها و پاها و سرگیجه حتماً به پزشک مراجعه کنید.
- ۲ هفته پس از جراحی به جراحتان مراجعه کنید. جراح ممکن است در این مرحله برای برخی افراد فیزیوتراپی تجویز کند. زمان بهبودی بسته به بیماری زمینهای تحت درمان و سلامت عمومیتان از ۱ تا ۴ هفته متغیر خواهد بود. معمولاً بیماران میتوانند 2 تا 4 هفته پس از بهبودی به مشاغل معمولی و 8 تا 12 هفته پس از آن به مشاغل سخت بازگردند.
عمل جراحی دیسک کمر در 80 تا 90 درصد افراد به نتایج موفقیتآمیزی منجر میشود. این جراحی را به دو صورت باز و بسته انجام میدهند. توجه کردن به علائم این بیماری، انجام دادن ورزشهای مفید، رژیم غذایی سالم و کنترل کردن وزن، از جمله نکات مهمی هستند که طبق توصیه دکتر علی آرام، متخصص جراحی مغز و اعصاب برای داشتن ستون فقراتی سالم و جلوگیری از مبتلا شدن به دیسک کمر بسیار اهمیت دارند. پس از جراحی دیسک کمر لازم است به توصیههای پزشکان در دوران نقاهت با دقت عمل کنید.